骨の検査 予約不要
その場で結果が分かる
|
あなたが受けている検査
腰椎・大腿骨DXA法ですか? |
 
当院は腰椎・大腿骨DXA法 |
骨粗しょう症の検査
(腰椎・大腿骨DXA法)
|
2017年4月1日より腰椎・大腿骨DXA法(日立DCS−900F)による骨量測定(骨塩定量・骨密度測定)を開始しました。これは最も正確な測定法として、日本骨粗鬆症学会、日本骨代謝学会、骨粗鬆症財団が作成した「骨粗鬆症の予防とガイドライン2015」で推奨されている方式です。
これまでも手の中手骨や橈骨で行われてきましたが、必ずし全身の骨塩量を反映しておらず、腰椎や大腿骨での測定がより正確で骨粗鬆症の把握に優れているとしています。
実際、運用を開始して腰椎、大腿骨で測定すると手での骨塩量と大きく異なることもあり、新たに骨粗しょう症の治療が必要なこともありました。
また逆に骨粗しょう症と診断され治療を受けてきたが、腰椎・大腿骨DXAでは正常であったケースもあります。
さらに治療経過中の骨塩量の変化は腰椎・大腿骨DXAでないと正確性に欠けるとされています。 |
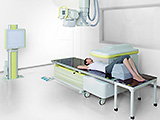 
寝ているだけで測定/腰椎、大腿骨それぞれ40秒 |
| 骨粗しょう症の検査・治療は経験豊富な当院にお任せください |
・年間骨粗しょう症診断・治療実績190名(令和2年9月末現在)
当院では骨粗しょう症の診断・治療を多数の方に行っています。安心してお任せください。骨の量は16−18歳でピークに達し、50歳を越えると徐々に減ります。これをいかに食い止めるのか、また進行して骨が折れたときの対応はどうするのか。幅広く対応できるのは骨を専門とする整形外科が優れています。
・骨粗しょう症学会の診療ガイドラインや最新の知見に基づいた診断・治療
薬剤の選択、治療方針など学会作成のガイドラインと最新の知見に基づいた治療を行っています。他所で受けられている治療が適切かどうかなど、いつでもご相談ください。
・骨粗しょう症による圧迫骨折、脆弱性骨折への対応
骨粗しょう症の症状は、骨が折れるまでありません。じわじわ折れると気がつかないこともあります。いつの間にか骨折が起こって身長が縮んでしまうこともあれば、何かの拍子に急激な痛みを発症して起こることもあります。予防には骨塩量が減らないうちに日々の生活習慣や食事、運動などが大切です。
・腰椎・大腿骨DXAによる診断と治療経過
骨粗しょう症の治療を行っている場合、骨塩量の推移をみるのには、腰椎・大腿骨DXAが最も優れているとされています。手のDXAやかかとの超音波による測定では正確さに欠けます。 |
|
| 骨粗鬆症の概要 |
|
骨粗しょう症は骨に含まれる骨塩(主にカルシウム)が減少し、骨がスカスカになる病気です。症状は進行して骨折が起こるまでは殆どありません。
骨折が起こると痛みが生じますが、それもまた軽いものから強いものまで幅があります。知らぬ間に「いつの間にか骨折」が起こっていることもよくあります。痛みが無く、徐々に身長が低くなるときは要注意です。
骨粗しょう症が進行すると、脆弱性骨折といって、ごく弱い力が加わっても骨折が起こります。
骨折がよく起こる部位としては、脊椎(胸椎、腰椎)、骨盤、大腿骨頸部、手関節、肋骨です。身体を支える脊椎、骨盤、大腿骨に骨折が起こると、痛みのために歩行が困難となり、放っておくと寝たきりにつながります。
<骨粗しょう症の診断>
骨密度がYAM(若年成人平均)の70%以下の場合(原則として腰椎または大腿骨近位部骨密度とする。→腰椎大腿骨DXA法)
脊椎圧迫骨折または大腿骨頚部骨折の脆弱性骨折がある場合
それ以外(手関節、肋骨など)の脆弱性骨折があり、YAMが80%未満の場合
(骨粗鬆症の予防と治療ガイドライン2015年版)
| <DXAの適応> |
骨粗鬆症の治療を行う可能性がある
|
65歳以上の女性、危険因子を有する65歳未満の閉経後から閉経周辺期の女性
*危険因子:過度のアルコール摂取(1日3単位以上、1単位エタノール8−12g)、喫煙、糖尿病、CKD(慢性腎臓病)、生活習慣病、食生活 |
| 70歳以上の男性、危険因子を有する50歳以上70歳未満の男性 |
| 脆弱性骨折を有する症例(重症度判定のため) |
| 低骨密度・骨量減少をきたす疾患(関節リウマチなど)に罹患、またはそれを引き起こす薬剤(ステロイドなど)を投与されている成人 |
|
|
| 費用 |
|
骨粗しょう症もしくはその疑いがある方→保険適応となります
健康診断として希望される場合→自費(1回5000円) |
|
| いつの間にか骨折を予防しましょう |
|
・骨粗しょう症Q&A
骨粗しょう症とは「骨密度」と「骨質」の低下により、骨が脆く弱くなる病気です。これにより骨折を来たしやすくなってしまいます。
・どの位の患者さんがいるの?
全国では約1280万人の患者さんがいると推計されています(骨粗しょう症予防と治療ガイドライン2015年より)。女性のほうが多く、年々患者数は増加しています。
・原因は?
骨粗しょう症の原因は様々です。加齢、ホルモンの減少、大量飲酒・喫煙やビタミン不足、お薬の内服(ステロイドなど)が挙げられます。きちんと診断して治療することが重要です。
・毎年、何人くらいが骨折していますか?
国内の骨粗しょう症で生じた大腿骨の骨折発生数(近位部)は年間148,100人(男31,300人,女116,800人)と推計されています。大腿骨骨折はこんなにも多く発生しています。
一方、背骨の骨折(椎体骨折)は、発生率が60歳代男性で5.1%、女性で14%、70歳代男性で10.8%、女性で22.2%と報告されています。70代の女性なら、およそ5人に1人に骨折が生じているという事になります。骨粗しょう症による骨折は、身近に起こりうる事を示しています。また骨折患者の多くが、お薬を投与されていないというデータもあります。
・骨粗しょう症と骨折によるリスクは?
骨粗しょう症が骨折の最大の危険因子であることは広く知られていますが、この病気は加齢進行しますので未治療で治るということは少ないと考えます。骨粗しょう症によって引き起こされる骨折,なかでも大腿骨の骨折や背骨の骨折は、移動能力や生活機能を低下させるだけではなく,死亡率も上昇させます。予防がとても重要だと考えています。
・診断方法は?
以下の手順で診断を進めていきます。「診察」→「骨密度測定(腰椎・大腿骨DXA法)」→結果に応じて「画像診断」→「血液検査」(骨代謝マーカーの測定)を行います。
基本的には、骨折の有無と骨密度の検査が診断の中心になります。当院では、非常に正確な骨密度の測定装置を導入しております。1度の受診で検査を終えることが出来ます。
*血液検査結果はおよそ一週間後となります。
骨密度検査はいつしたら良いですか?
骨密度測定を行った方が良い方は、65歳以上の女性、70歳以上の男性、既に骨折を有する方や大腿骨近位部骨折の家族歴のある方になります。
これらを勘案して総合的に判断を行います。希望の場合は、いつでもお声がけ下さい。
・骨粗しょう症の治療は?
骨粗しょう症の原因は、先ほど述べましたとおりに様々ですので、まずはその原因を探し、治療することが一番です。単純に骨量が減少してしまっている場合は、お薬の治療を開始することになります。お薬の目的は骨折を予防し,日常生活の維持向上を目指すことです。100%骨折を防げるわけではありませんが、骨折のリスクを3〜5割程度は低下させることが可能です。
・骨粗しょう症治療薬の種類は?
大きく分けて内服製剤と注射製剤があります。また作用の仕方も10種類以上の異なるお薬がありますので、当院では一人ひとりにあったものを提案しています。勿論、骨粗しょう症の重症度や骨折の有無でも使う薬は変わりますので、病気に応じて長続きの出来る治療を行っていきます。
・食生活は重要ですか?
食生活ももちろん大切です。カルシウムは骨のミネラル成分の重要な栄養素であり、骨粗鬆症の予防、治療に不可欠な栄養素です。小魚、牛乳、乳製品に多く含まれます。その他、ビタミンDおよびビタミンKも摂取が好ましいです。こちらはそれぞれ、魚・納豆・緑黄野菜に含まれます。ただし摂取しすぎてもよくないので適度に摂取することが大切です。
・運動はしたほうがよい?
骨やバランスの維持には、運動や筋力訓練が大切です。適切な運動は、大腿骨および腰の骨の強化に有用であることが示されています。
ウォーキングや荷重のかかる運動が良いとされています。当院では筋力トレーニング、運動内容も指導致しますので、いつでも御相談ください。
・さいごに
1人で悩まずに、気になればいつでもご来院ください。骨粗しょう症は非常に多く身近な病気です。放っておくと寝たきりに繋がったりします。治療が可能な病気ですから。、まずはしっかりと病気を理解し、早めに発見する事が大切です。
|
| **骨粗しょう症Q&AのAI要約** |
・骨粗しょう症は、骨密度と骨質の低下により骨が脆くなる病気で、骨折しやすくなります。
・全国では約1280万人の患者がおり、女性の方が多く、患者数は年々増加しています。
・原因は加齢、ホルモンの減少、大量飲?・喫煙、ビタミン不足、薬の内服などがあります。
・年間148,100人が大腿骨を骨折しており、70代の女性では5人に1人が骨折しています。
・骨粗しょう症は骨折の最大の危険因子であり、大腿骨や背骨の骨折は生活機能を低下させ、死亡率を上昇させます。
・診断は診察、画像診断、血液検査、骨密度測定により行われます。
・骨密度測定は65歳以上の女性、70歳以上の男性、既に骨折を有する方や大腿骨近位部骨折の家族歴のある方に推奨されます。
・治療は原因を探し、治療することが一番で、骨量が減少している場合は薬の治療が開始されます。
・食生活も重要で、カルシウム、ビタミンD、ビタミンKの摂取が推奨されます。
・運動や筋力訓練も骨やバランスの維持に重要です。
・骨粗しょう症は非常に多く身近な病気であり、治療が可能な病気ですが、予防が浸透していないのが現状です。病気を理解し、早めに発見することが大切です。 |
|