大腿骨内顆骨壊死 Osteonecrosis of medial epicondyle Femoral Head
中年以降の女性に多く、大腿骨の遠位端で膝関節を構成する内顆で骨壊死が起こります。原因は最近では骨粗鬆症を背景とした軟骨下脆弱性骨折(subchondral insufficiency fracture)が本態であるとされ、ステロイドやアルコール多飲で二次性に起こることもあります。
主症状は、運動時痛(特に荷重時)、夜間痛、階段昇降困難、圧痛(内側関節裂隙)です。ある程度進行すると、レントゲン撮影で内顆に骨壊死が認められます。
早期の場合はレントゲンには写らず、MRIにより早期診断が可能です。MRIにて骨髄浮腫を伴う線状低信号(骨折線)を確認することが現在のgold
standardです。
治療は、まずは保存的治療を行います。痛み止め、注射、装具、筋トレ、ストレッチなどが有効です。大腿骨内顆骨壊死(SONK)に対する保存療法は、病期が早期(ステージ1〜2)で、関節面の陥没がない場合に有効とされます。
大腿骨内顆骨壊死に対する保存療法
| 項目 | 内容 |
|---|---|
| 荷重制限 | 松葉杖や杖を用いた免荷・部分荷重(4〜8週)。外側楔型足底板や膝装具で内側荷重を軽減。 |
| 薬物療法 | NSAIDsによる疼痛管理。骨粗鬆症があればビスホスホネート、デノスマブ、活性型ビタミンD製剤などを併用。 |
| 装具療法 | 外側楔型足底板、支柱付き膝装具(内反制限)を用いて内側顆への荷重を軽減。 |
| 運動療法 | 急性期は安静を基本とし、疼痛軽減後に大腿四頭筋訓練、CKCエクササイズ、バランス訓練を段階的に導入。 |
| 注射療法 (補助的) |
ヒアルロン酸関節内注射。近年ではPRP(多血小板血漿)注射の有用性も報告されている。 |
| 生活指導 | 正座や階段昇降など膝への負荷が大きい動作の制限。体重管理と転倒予防。 |
MRIでの骨髄浮腫の改善が臨床症状の改善と相関するため、定期的な画像評価が重要です。壊死範囲が300mm²未満であれば、保存療法での改善が期待できるとする報告があります。骨壊死の進行を抑える目的で、骨代謝改善薬の早期導入が推奨されるケースもあります。
大腿骨内顆骨壊死(SONK)における手術療法の適応は、保存療法での改善が見込めない場合や、関節面の構造的破綻が進行した場合に検討されます。
大腿骨内顆骨壊死における手術適応の目安
| 適応項目 | 内容 |
|---|---|
| 病期 | ステージ3以上(関節面の陥没や扁平化、骨硬化像の進行) |
| 症状 | 安静時痛や夜間痛が持続し、日常生活に支障をきたす場合 |
| 保存療法の効果 | 免荷・装具・薬物療法などを4〜6か月以上行っても改善が乏しい場合 |
| 壊死範囲 | MRIで壊死面積が300mm²以上、または関節面の50%以上を占める場合 |
| 関節変形 | O脚変形や関節裂隙の狭小化が進行している場合 |
| 年齢・活動性 | 若年で活動性が高く、関節温存を希望する場合(骨切り術)/高齢で疼痛コントロールが優先される場合(人工関節) |
代表的な手術法と選択基準
| 術式 | 適応 | 特徴 |
|---|---|---|
| 高位脛骨骨切り術(HTO) | 若年・活動性高・O脚変形あり | 荷重軸を外側に移動し、内側顆への負担を軽減 |
| 単顆人工膝関節置換術(UKA) | 限局性病変・高齢者・関節可動域良好 | 内側顆のみを人工関節に置換。侵襲が少ない |
| 全人工膝関節置換術(TKA) | 広範囲病変・関節変形進行例 | 膝関節全体を人工関節に置換。除痛効果が高い |
大腿骨内顆壊死
大腿骨の膝関節部分が壊死を起こす病気です。最初は膝の痛みで始まることが多いです。また初期にはレントゲンには変化が無く他の病気と間違われてしまうこともあります。MRIは早期に変化が出ますので、怪しいと思ったら精査する方が良いと思います。
下の写真は、実際の患者さんのもので、許可を頂いて掲載しています。事の起こりは3ヶ月前に膝が痛くなり、近所の整形外科に行きましたが改善せず、当院を受診をされました。
当院で行ったレントゲンでは、大腿骨内顆壊死がしっかりと写っています。
今回の痛みは、拘縮による膝周辺の筋腱部の疼痛が強い印象があります。またその原因として関節水症があり、穿刺吸引を行いヒアルソン酸注入、ならびに膝の伸展ストレッチを指導しましたところ、引きずるように来院されていたのが、膝がかなり伸びて痛みもかなり改善して帰って頂けました。
しばらくストレッチをしっかり行うことによって、痛みは更に改善すると考えています。それでも残る痛みは、壊死による症状の可能性もありますが当面は保存療法を行って頂く予定です。
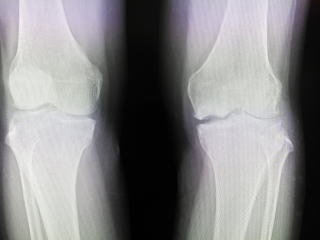 左膝の大腿骨内顆壊死
左膝の大腿骨内顆壊死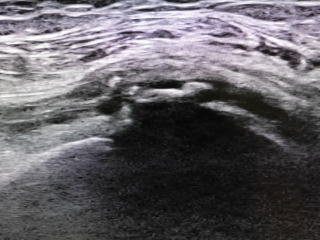 左膝屈曲位での超音波像 軟骨面が大きく変形しています
左膝屈曲位での超音波像 軟骨面が大きく変形しています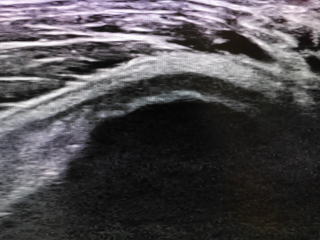 右膝、比較用 こちらは軟骨面はスムーズになっています(多少OA変化はあります)
右膝、比較用 こちらは軟骨面はスムーズになっています(多少OA変化はあります)膝関節骨壊死症
特発性、二次性、関節鏡術後の3種類がある。
1.特発性 50歳以上の中高年。急激な膝関節内側痛で発症する。男性<女性。夜間痛や荷重時痛がでる。軟骨下脆弱性骨折が原因。(内反変形や半月板損傷が関与)早期例は保存療法で症状消失するが長期間かかる。
大腿骨内顆に多いのは他に比べて血流が乏しいためとされる。脛骨病変は稀。予後規定因子(病巣の大腿骨顆部に占める割合、肥満、骨粗鬆症、高齢、koshino分類StageIII,IV)
2.二次性 ほとんどがアルコールやステロイド。脂肪細胞を膨化させ骨内圧が上昇し虚血。45歳以下の若い年齢に起こる。大抵は両側性で女性に多い。痛みは徐々に増大。
3.post-arthroscopic 膝骨壊死 稀。半月板切除や軟骨形成術などの術後6-8週以降に生じる。関節鏡手術後の4%。半月板切除後に接触圧の変化に起因する。
| 特発性膝骨壊死の単純X線分類 koshino分類 | |
| StageI | 症状+ 画像所見- |
| StageII | 荷重部の平坦化と骨吸収像 軟骨下骨の骨硬化像 |
| StageIII | 荷重部軟骨下骨の陥凹 |
| StageIV | 変性+ 関節裂隙の狭小化と骨棘形成 |
保存治療;病巣部が3.5平方㎝未満、顆部に対する割合45%未満のStage1。消炎鎮痛剤、筋力強化、ヒアルロン酸関注、免荷、外側足底板、ビスフォスフォネート、パルス磁気刺激。
手術治療;進行例。人工膝関節単顆型置換術、人工膝関節全置換術、高位脛骨骨切り術、骨移植、関節鏡、core decompression、骨軟骨柱移植など
注 特発性という呼称は残っているのか?
「特発性大腿骨内顆骨壊死(spontaneous osteonecrosis of the knee: SONK)」という病名は、現在も臨床現場や文献で広く使用されています。
ただし、病態理解の進展により「特発性」という語の位置づけが変わりつつあります。近年では、SONKの本態は「軟骨下脆弱性骨折(subchondral insufficiency fracture)」であり、骨粗鬆症や半月板損傷を背景とした力学的要因による微小骨折が発端とする説が主流です。
それでもなお、「特発性」という語が残っている理由は以下の通りです
1)明確な外傷歴や基礎疾患がない中で発症する例が多く、臨床的には原因不明とされることが多い
2)二次性(ステロイド使用や膠原病など)と区別するための
分類上の便宜
3)診断名としての慣用性が高く、保険病名や診療報酬上の整合性がある
そのため、病名としては「特発性大腿骨内顆骨壊死」が残りつつも、実際の病態は“骨壊死”ではなく“骨折”に近いという理解が進んでいます。
旧来の説:骨への血流障害 → 無菌性壊死 → 潰瘍・骨片遊離 → 二次性関節症
現在の主流説:
骨粗鬆症を背景とした微小な力学的外傷(歩行・荷重など)→軟骨下骨の疲労骨折(insufficiency fracture) →骨髄浮腫・壊死 → 骨の陥没 → 関節変性
ただし血行障害も何らかの関与を発症の段階でしているとされています。それゆえに明確に血行障害説が否定されているわけではありません。
※特に内側大腿骨内顆に好発し、半月板後根断裂(posterior root tear)が先行することが多いとされています。
参考:軟骨下脆弱性骨折
参考:『整形外科最小侵襲手術ジャーナル』2022年5月号「中高年に対する膝関節低侵襲治療」 / 『Orthopaedics』2022年1月号「膝窩部・膝内足部痛の診療」 / 『orthopaedics』2020年9月号「外来でよく診る膝疾患」