骨粗しょう症 osteoporosis
骨粗しょう症(骨粗鬆症)は文字通り、「骨」が「粗」くなって「鬆」(す)が入ることです。鬆(す)とは均一な空間内に出来た隙間を意味します。従って骨粗鬆症とは、骨に鬆(す)が入りがもろく弱くなった病状を表しています。英語表記では、osteoporosisと書きます。osteo「骨の」、porosis「空間に穴が空く」という意味です。
今月は、骨粗鬆症について解説していきたいと思います。
骨粗しょう症2
骨は常に吸収され、新生されて入れ替わっています。骨を吸収するのが破骨細胞で、骨を作るのが骨芽細胞といいます。この骨形成と吸収のバランスが保たれることで、ほぼ一定に維持されています。逆にバランスが崩れ、骨吸収が上回ると骨粗鬆症となってしまいます。実際には非常に複雑なメカニズムで骨代謝のカップリングが行われています。
ヒトの骨量は20歳代で最大に達し、女性の場合は閉経期まで一定に保たれます。男性は閉経がないため、高齢でも比較的正常値を保ちます。
<骨粗鬆症の病態>
骨粗鬆症は、骨強度の低下により骨折のリスクが増大した骨格系の疾患と定義されます。骨強度には骨密度と骨質の2つの要因があり、骨質は骨微細構造、石灰化、機質などにより規定されるが、臨床的な評価は難しい。従って定量的に計測できる骨密度が骨粗鬆症の程度を表す指標として用いられています。
<骨粗鬆症の種類>
原発性:閉経や加齢により破骨細胞による骨吸収が骨芽細胞による骨形成を上回り、骨量が減少する
続発性:副甲状腺機能亢進症、甲状線機能亢進症、Cushing症候群、ステロイド性
骨粗しょう症3
<診断基準と薬物開始基準>
まず、続発性であるか否かを診断し、続発性の場合は原因となっている疾患の治療を行います。
原発性骨粗鬆症で骨粗鬆症の薬物治療を開始する基準は
*脆弱性骨折が大腿骨近位部骨折または椎体骨折がある
*脆弱性骨折が大腿骨頚部、椎体以外にある→YAM80%未満
*脆弱性骨折はないが、YAM70%以下
*YAM70%~80%で両親いずれかの大腿骨頚部骨折、
FRAX(骨折リスク評価ツール)
で主要骨粗しょう症性骨折10年確率15%以上
骨粗鬆症の治療経過観察は骨量測定、骨代謝マーカー、脊椎レントゲン撮影などを定期的評価に加えてQOLや骨折リスクに対する評価を行う。
骨粗しょう症4
骨代謝マーカーを用いた薬剤の選択
骨粗鬆症の診断の確定
↓
骨代謝に影響する薬剤を確認(服用があれば、少なくとも1ヶ月は中止。ビスフォスフォネートは少なくとも3ヶ月~6ヶ月休止)
↓
骨吸収マーカー、骨形成マーカーの測定
↓
1.骨吸収マーカーが基準値上限以内:骨折の有無、骨量の程度、危険因子、合併症などを考慮して薬剤を選択
2.いずれかのマーカーが基準値の上限以上→転移性骨腫瘍などの骨疾患や骨・Ca代謝異常の再確認:あり→3へ、なし→4へ
3.基礎疾患の治療を優先
4.骨吸収マーカーが基準値上限以上→骨吸収抑制作用の薬剤
骨形成マーカーが基準値以上→骨折の有無、骨量の程度、危険因子、合併症などを考慮して薬剤を選択
骨粗しょう症5
骨粗鬆症の薬物治療における骨代謝マーカー(病態改善効果を判定するのマーカー)
原発性骨粗鬆症診断の確定
↓
骨代謝マーカー測定による治療薬の選定#1(1,2,3,4、5)
↓(薬剤別効果判定のマーカー)
1.骨代謝評価困難:ビタミンD3(エルデカルシトールを除く)、イブリフラボン、カルシウム、カルシトニン
2.ucOC:ビタミンk2
3.PTH:P1NP、BAP(骨型アルカリフォスファターゼ)→テリパラチドは津了解し1-3ヶ月後のP1NP上昇が有効
4.ビスホスホネート#2、SERM、エルデカルシトール、エストロゲン:NTX,CTX,DPD,TRACP-5b
5,治療薬未確定:上記すべての検査から吸収マーカーと形成マーカーをそれぞれ1種類を選択
*ucOC:骨粗鬆症におけるビタミンK2 剤の治療選択目的で行った場合または治療経過観察を行った場合に算定できる。ただし、治療開始前においては1
回、その後は6 ヵ月以内に1 回限り算定できる。
#1 ビスフォスフォネート服用者は少なくとも6ヶ月、その他の骨粗鬆症治療薬は1か月休薬してから測定
テラバチドによる治療については未確立。骨折発生時には24時間以内に測定
#2 長期ビスフォスフォネート治療予定者は、骨吸収マーカーとBAPあるいはP1NPを測定
骨粗しょう症6
実地診療における治療継続性の判断
骨粗鬆症のにおける薬物治療(骨吸収抑制剤) 効果判定のながれ
1.治療開始前に骨吸収マーカー・骨形成マーカーを測定
2.投与開始3-6ヶ月後に骨吸収マーカーを治療効果評価のために再測定(保険適応は投与開始6ヶ月以内)
→骨吸収マーカーが最小優位変化(MSC)を越えて変化する。または閉経前女性の基準値内に維持されている・・・・現在の治療を継続→3へ
→骨吸収マーカーが最小優位変化(MSC)を越えて変化せず、閉経前女性の基準値内に達しない・・・原因の排除、原因がなければ薬物の変更も検討
3.6ヶ月~1年程度の間隔で骨形成マーカーを再測定
→基準に達しない→薬物の再検討
→基準値内に維持される→現在の治療を継続
→基準値の下限値以下に抑制→長期に渡れば休薬、中止などを考慮
*保険診療では、骨吸収マーカー(例:NTX)は、骨粗鬆症の診断時1回、治療開始後6ヶ月以内に効果判定の目的で1回、投薬を変更ご6ヶ月以内に1回と制限されています。
*また3-6ヶ月に一度、血液検査や尿検査を行うようにします。
*脊椎X線に基づく治療評価は、経過中に新規骨折の有無が重要です。
*骨代謝マーカーは骨吸収抑制剤を用いている場合は、治療開始約3ヶ月で骨吸収マーカーが低下します。骨形成マーカーはさらに3ヶ月ほど遅れます。したがって、治療開始後、3-6ヶ月後に骨吸収マーカーを、開始6-12ヶ月後に骨形成マーカーを測定することが望ましい。
骨粗しょう症7
薬剤の選択、継続について
原則、単剤で開始し、その後の経過観察で効果が不十分、頭打ちの場合や、重症例、骨折リスクが高い場合は、より効果の高い薬剤へ変更するか、作用機序の異なる薬剤を併用します。アレンドロネート(フォサマック、ボナロン)と活性型D3との併用によって、治療開始早期から新規椎体骨折抑制効果が認められています。特に既存椎体骨折2つ以上、SQグレード3の椎体骨折を有する場合は、併用効果が高いことが明らかになっています。
薬物治療実施期間
いつまで薬物治療を行うかは、コンセンサスはなく、基本的には効果と安全性が確認されている3-5年程度は問題ないとされています。長期治療を行う場合は、リスクとベネフィットを勘案します。特にビスフォスフォネートは投与期間3-5年とし、5年以上では効果が頭打ちするとされています。それ以降はケースバイケースで重症例や多発圧迫骨折例では継続される場合もあります。継続が必要でも可能であれば、1年程度の休薬を行うのがよいとする意見もあります。
*副甲状腺ホルモンのテリパラチドは、生涯にわたって2年間(連日投与製剤)、あるいは18ヶ月(週1回投与製剤)でのみ投与が認められています。治療期間後には他剤へ切り替えます。
参考:骨粗鬆症の予防と治療ガイドライン2015
骨粗しょう症8
新しい薬剤の評価
1.テリパラチド酢酸塩:ヒト副甲状腺ホルモンの断片で、主に海綿骨骨密度を強力に増加させます。連日投与と週1回製剤があります。
2.デノスマブ:破骨細胞文化に必要なRANKLと結合することで骨吸収を抑制。顎骨壊死は6年間、2,343例のうち6例の報告。
3.イバンドロネート:静注可能なアミノビスフォネート、経口投与が困難な患者。
生活習慣病と骨粗しょう症との関連
続発性骨粗鬆症のうち疾患関連骨粗鬆症の代表例として生活習慣病関連骨粗鬆症が位置づけられており、コントロール不良の2型糖尿病、stage3の慢性腎臓病(CKD)、慢性閉塞性肺疾患(COPD)、高血圧、脂質異常症などがあります。
慢性腎臓病(CKD)ではstageG3まではビスフォスフォネートの有効性と安全性はおおむね問題ない。GFR35ml/min以下では十分な検討が成されておらず、今のところ推奨されていない。
ステロイド性骨粗鬆症
薬物介入を考慮:グルココルチコイド用量、投与期間:5mg/日以上、少なくとも3ヶ月。→%YAM80%以下、毎年骨量測定、既存椎体骨折ありは投薬。カルシウム、ビタミンD補給(全例)。
ビスフォスフォネートを第1選択薬。第2選択として活性型ビタミンD3,ビタミンK2。
薬物管理の流れ
経口ステロイドを3ヶ月以上使用中もしくは使用予定
↓
一般的指導
↓
危険因子の評価(既存骨折、年齢、ステロイド投与量、骨密度)
スコア3以上 薬物治療:第1選択:アレンドロネート、リセドロネート。代替え治療薬としてテラパラチド、イバンドロネート、α-カルシドール、カルシトリオール
スコア3未満 経過観察 スコアを用いた定期的な骨折リスク評価(6-12ヶ月毎に胸腰椎単純レントゲン撮影、骨密度測定)
| 危険因子 | スコア | |
| 既存骨折 | なし | 0 |
| あり | 7 | |
| 年齢 | 50未満 | 0 |
| 50-65未満 | 2 | |
| 65以上 | 4 | |
| ステロイド投与量 PSL換算mg/日 |
5未満 | 0 |
| 5-7.5未満 | 1 | |
| 7.5以上 | 4 | |
| 腰骨密度 %YAM |
80以上 | 0 |
| 70-80未満 | 2 | |
| 70未満 | 4 | |
薬剤性骨粗鬆症(ステロイドを除く)
| 薬剤性骨粗鬆症を引き起こす可能性のある薬剤 | ||
| アロマターゼ阻害剤 | 乳がん | アリミデックス、フェマーラ、アロマシン |
| LH-RHアゴニスト | 乳がん、前立腺癌 | リュープリン、ゾラデックス |
| 抗アンドロゲン薬 | 前立腺癌 | カソデックス、オダインなど |
| チアゾリジン誘導体 | 2型糖尿病 | アクトス |
| SSRI | うつ病 | パキシル、ルボックス、ジェイゾロフト |
| 抗けいれん薬 | てんかん | アレビアチン、デパケンなど |
| ワルファリン | 血栓塞栓症 | ワーファリン |
| ヘパリン | 血栓塞栓症 | ヘパリン |
| ループ利尿剤 | 浮腫、高血圧症 | ラシックスなど |
| プロトンポンプ阻害剤 | 消化性潰瘍、逆流性食道炎 | タケプロン、ネキシウムなど |
| カルシニューリン阻害剤 | 臓器移植 | ネオーラル、プログラフなど |
骨粗しょう症11
骨粗鬆症性椎体圧迫骨折
<分類:SQ法 半定量的評価法>
椎体の形態異常でGrade分類されています。Grade1以上なら骨粗鬆症性椎体圧迫骨折(OVF)と診断されます。(もちろん、骨粗鬆症がベースに存在することが必要)
単純X線像にて、目視で前壁、中央、後壁のいずれかが椎体高の減少
Grade1 20~25%以上
Grade2 26~40%
Grade3 41%以上
*仰臥位と立位での骨折椎体の可動性は30%程度
<MRI>
圧迫骨折後、1年を経てもT1低信号、T2で高信号を示すこともあるので受傷時期の特定はある時点の1回のMRIでは困難。 1ヶ月後に再検査して経時的に比較するとよい。
一般に受傷から1ヶ月間で、T1強調像は低信号のエリアが拡大しピークを形成します。
従って、2回目(初回検査より1ヶ月後)のMRIで、T1強調像において
低信号が拡大→初回検査時の時点で受傷2週間以内
低信号が縮小→初回検査時は受傷1ヶ月ごろと推察される
*融合不全を起こし易いのは、T2限局性高信号あるいは広範囲低信号およびT1広範囲低信号で起こりやすい。
*悪性腫瘍を疑った場合は、受傷2ヶ月以降のMRIや生検を検討
重要:病的骨折はMRIで、急性期のT1,T2強調像では鑑別困難とされている。理由は椎弓根の信号の変化や信号変化の辺縁不整像、造影効果などは骨粗鬆症性椎体圧迫骨折受傷後2ヶ月頃までみられるため。
<投薬のポイント>
骨密度は重要ですが、椎体骨折あるいは大腿骨近位骨折の既往がある患者には、急性期、慢性期を問わず、骨粗鬆症を投与します。(骨粗鬆症が起こりうる年齢、疾患があることが条件であろう。)
<無痛性椎体圧迫骨折>
骨折歴と身長低下が重要。椎体骨折の6割は無痛性です。身長の低下は重要で、20歳頃に比べて2㎝以上になれば、椎体骨折が存在します。また円背が進行すれば椎体骨折が起こっている確率が高いとされています。
<薬物治療>
Aランク:3年間の大規模臨床試験で骨折が優位に減少したエビデンスがある薬剤
エルデカルシトール(エディロール)
ビスホスホネート
SERM(選択的エストロゲン受容体モジュレーター)
副甲状腺ホルモン
抗RANKL抗体(デノスマブ→商品名プラリア)
*Aランク以外の薬剤が必ずしも「治療効果がない」というわけではありません。
<第一目標>
第1目標は骨折の予防ですが、除痛も重要です。
<使い分け>
椎体骨折がない 比較的若い方はSERM
椎体骨折が1-2個 ビスホスホネート、デノスマブ
椎体骨折が多発(3個以上) 副甲状腺ホルモン
大腿骨近位骨折 Aランク ビスホスホネートのアレンドロネートとリセドロネート、抗RANKL抗体のデノスマブ→後期高齢者
*A判定の薬剤がつかえないときは、「まだ証明されていない」C判定の薬剤を使うことで骨折抑制効果は期待されますし、無治療で放置することは避けます。
| 骨密度 | 椎体骨折 | 非椎体骨折 | 大腿骨近位部骨折 | ||
| 活性型ビタミンD3 | アルファカシトール | B | B | B | C |
| エルデカルシトール | A | A | B | C | |
| ビスホスホネート | アレンドロネート (フォサマック、ボナロン) |
A | A | A | A |
| リセドロネート (アクトネル、ベネット) |
A | A | A | A | |
| ミノドロネート (ボノテオ、リカルボン) |
A | A | C | C | |
| イバンドロネート (ボンヒバ) |
A | A | B | C | |
| SERM(エビスタ、ビビアント) (選択的エストロゲン受容体作動薬) |
ラロキシフェン(エビスタ) | A | A | B | C |
| バゼトキシフェン(ビビアント) | A | A | B | C | |
| カルシトニン | エルカトニン | B | B | C | C |
| 副甲状腺ホルモン | テリパラチド | A | A | A | C |
| テリパラチド酢酸塩 | A | A | C | C | |
| 抗RANKL抗体 | デノスマブ(プラリア) | A | A | A | A |
| ビタミンK | メナテトレノン(グラケー) | B | B | B | C |
骨折 A:抑制する B:抑制するとの報告がある C:抑制するとの報告がない
主な骨粗鬆症治療薬の有効性評価(骨粗鬆症の予防と治療のガイドライン2015より)
骨粗しょう症13
<食事と骨粗鬆症>
カルシウム摂取は重要ですが、1日の踵腓エネルギーに見合う食事量が取れているか、さらには適正体重が維持されているかどうかがより大切です。70歳以上の適正体重はBMIで21.5-24.9です。朝昼晩三食がしっかりと摂れているか、また栄養バランスがよいかどうか。低栄養、低体重では骨粗鬆症になってしまいます。動物性・植物性タンパクの摂取を含めた食事量と適正体重をチェックし、食事指導を行います。これらの後に、はじめてカルシウム、ビタミンD、ビタミンKの摂取の話になります。
タンパク源である魚や肉は最低でも1日1回は摂取することが必要で、できれば、朝は卵、昼は魚、夜は肉と形で食べるのが大事です。
骨粗しょう症14
<運動と骨粗鬆症>
骨粗鬆症の予防に運動はとても効果的です。特に骨に振動が加わる運動がお勧めです。高齢の方は歩くのが一番適しています。水泳は骨に振動が起こらず効果がありません。また転倒防止のために、腹筋や背筋加えて下肢筋力を強化するのがよいでしょう。実際には年齢や筋力などを勘案して運動メニューを
作成し指導します。
難治性足関節痛に隠れた疾患
捻挫などにより足関節の症状がいつまでも続いているときは、
足根洞症候群
、
腓骨筋痙縮性扁平足
、
距骨下関節不安定症
、
先天性足根骨融合症
といった疾患が隠れていないかを精査する必要があります。
距骨下関節不安定症 Subtalar Instability
足根洞にある距踵骨間靱帯が部分断裂などで緩むと距骨下関節が不安定となり、かかとに内外のストレスがかかると痛みが生じます。ストレス撮影で踵骨の前方引き出し現象がでます。足根洞へのステロイドと局麻剤の注入で改善することが多い。またアウターウェッジを作成して装着します。保存療法に効果がなく、日常生活に支障がある場合は、骨間靱帯の再建や距骨下関節の制動術を考慮します。
足底板(インソール、中敷き)
医療機関で装着する足底板は、装具義士によりギブスを使った型どりを行い、その上で病状を改善させる形状に作成します。基本的には、靴の中に入れて使うのですが屋内生活で靴を履かない生活をする場合は、バンドを着けて靴なしとします。保険診療では靴用と屋内用の2種類は作れず、どちらか一方になります。
インソールは元来、靴の中に入れるものですから、原則として靴の中に入れて使用します。インソール専用の靴はありませんので、輸入靴やコンフォートシューズを用います。靴は元の中敷きが外せることが必要で、中敷きの上にインソールを挿入ことは避けます。元の中敷きより分厚く高くなることが多いので、ぴったり合っていた靴が窮屈になることがあります。この場合は、作成したインソールに合う靴を購入して貰うようにします。
インソールは、疾患毎に、また個人個人の足にフィットするように作成します。もとの疾患をどのように支えるか、体重分散するか、また崩れたアーチを修正するかなどにより形状が異なります。従って市販の画一的なインソールでは対応できないものでも、しっかりと作成することができます。
*膝関節が内反しているケースでは縦アーチのみのインソールではなく、アウターウェッジを追加しないと症状の悪化をみることがありますので注意が必要です。中足骨疲労骨折ではメタタルパッド入れると更に悪化することもあります。中足骨骨頭痛では同部を免荷するように作成します。
足底板(インソール、中敷き)2
インソールの作成が終了したら、既存の靴が合わない場合は、新しく買うようにします。インソールが厚くなっているので通常よりワンサイズもしくは2サイズ大きめのものを合わせてみます。実際に作成したインソールをはめてみます。靴はつま先が当たっていないか、また母趾、小趾のMTP関節が圧迫されていないか、踵が浮いていないかなどをチェックします。靴の形状はやや幅が広めで左右に動かない程度のフィット感のあるものを選びましょう。可能限り上面の紐で締める部分が大きい靴がよいです。
作成したインソールをはめて歩いてみます。当初、違和感があると思います。徐々に慣れてくることが多いですが、インソール自体の位置が合っていないこともありますので調整します。履いているうちに効果が薄れてくることもあります。効果があるインソールほど、逆に副作用も大きく出ることがあります。
足にはめるのですから、旨くフィットさせた上で、なおかつ治療にもつながるようなものを作成するには、医師のみならず装具義士さんとの連携が非常に重要です。任せきりでは良いものはまず出来ないように思います。
足根洞症候群 sinus tarsi syndrome
足根洞症候群は、医学文献、医学書、ネットでもしっかりと解説したものは殆どありません。
まず足根洞は、足根骨である距骨下関節である距骨と踵骨とが外側前方に形成する窪みをいいます。洞穴のように奥に続いているので「洞」という名がついています。簡単に言うと「骨と骨の隙間」です。ここには、骨間距踵靱帯があり距骨と踵骨を留めて安定させています。また、足根洞内には、神経終末が多数集まっており、痛みが出やすいとされています。
足関節の捻挫後に難治性の足関節痛を訴える患者のなかには、足関節捻挫に加えて距骨下関節も同時に捻り、骨間距踵靱帯を部分損傷し、不安定性が大きくなり、豊富な神経終末(侵害受容器)が過敏になってしまいます。疼痛は足根洞の開口部に起こりますが、下腿の易疲労感やしびれ、また腓骨筋の過緊張による足関節の運動制限をみることがあります。
典型例では、捻挫から数ヶ月後に発症します。はっきりした起点がない場合もあります。治療は、足根洞内にステロイドと局麻剤を注射します。(局麻剤単独もあり)注射が効けば、足根洞症候群である典型的な所見となります。注射が苦手な方の場合は、NSAIDsを服用します。また局所の安定を図るために、足関節にU字型シーネ固定を行うこともあります。これは取り外しが出来ますので入浴やリハビリを行いやすいです。
これら保存治療で効果がない場合は、手術的に足根洞外側部の瘢痕組織を掻爬します。(線維性拘縮の除去、神経終末の郭清)
術後のリハビリは重要で足関節の前後屈、側屈、回旋運動などを行います。また、長・短腓骨筋、後脛骨筋のトレーニングもしっかりと行います。
捻挫の痛みが長く続く場合はまず疑ってみることが大切です。
蜂窩織炎
皮膚の傷から細菌感染(多くはブドウ球菌)を起こして皮下に炎症が広がり、発赤、熱感、腫脹、痛みを伴って拡大していきます。趾間部の真菌症や犬猫の咬傷、皮膚の小さな外傷などが引き金となって起こることが多いです。丹毒(溶連菌)と異なり辺縁がはっきりとせず不分明です。捻髪音を触知する場合は、クロストリディウムなどのガス壊疽菌が原因となっており、緊急の手術や治療を要します。
通常の蜂窩織炎であれば、抗生剤の点滴を行います。軽症の場合は、経口の抗生剤を服用します。抗生剤の種類は、点滴の場合はセファロスポリン系、ロセフィンなどを用います。犬猫咬傷の場合は、オーグメンチン250SR+サワシリン250mgを3回分三で服用します。ペニシリンアレルギーの場合は、クラビット(もしくはアベロックス)+クリンダマイシンを使います。ただし、小児、妊婦には使えません。
最近、蜂窩織炎などの感染症を診ない医療機関が増えてきました。先日も近所の整形外科に行ったところ断られたそうです。困った時代になってきました。
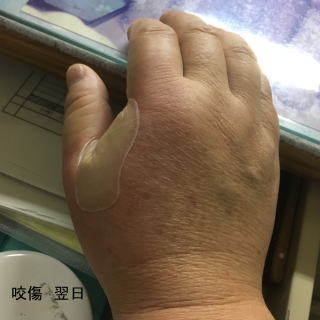
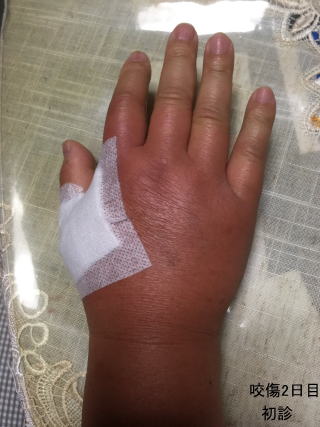
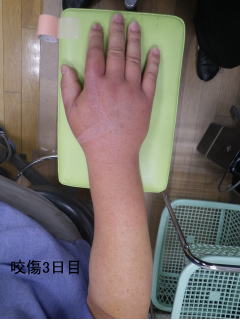
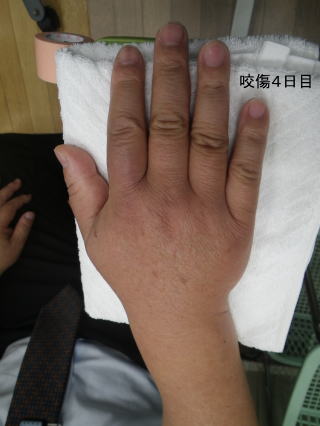
患者さんより提供して頂いた写真です。猫咬傷で、最初の写真は翌日で母指~示指~手背に発赤腫脹が見られます。咬傷二日目は一気に炎症が広がっています。診察時は前腕の半分までリンパ管炎は肘より上まで広がっていました。直ちに抗生剤の点滴静注を行いました。診察時は平熱でしたが、夜は38度台の発熱となりました。翌日は解熱し快復つつあります。一日でこんなに悪化するのです。感染症が如何に恐ろしいかよく分かる写真です。その後、治療により順調に改善してきています。
本日のコラム1 コラム始めました。カイロも怖いことがある。
報道によりますと、米国在住の34才女性モデルがカイロプラクティックで頚部痛の施術を受け椎骨動脈が破裂して脳卒中となり亡くなられたそうです。米国ではカイロプラクティックはきちんとした資格が必要で、日本のように今日から名乗れば誰でも出来るものとは違います。以前から頸椎を強く捻ると椎骨動脈の損傷や脊髄の損傷が起こることが知られており、診察でも過度に進展・屈曲させないことが常識となっています。カイロや整体などで首を強く捻る行為は厚生労働省からも控えるように通達が出ています。
間違いシリーズ13 傷は何でもバンドエイド?
バンドエイドはジョンソン&ジョンソンが商標登録した商品です。バンドエイドにはいろんな種類があります。最近の流行りはバンドエイドのキズパワーパッド。キズがきれいに治ると宣伝しており、ハイドロコロイド剤でできています。うちに来られる方もよく貼ってられます。このハイドロコロイド剤は創傷治療によく使いますが、やはりキズによって適否があります。浅い傷で汚染されていない、かつ滲出液が少ない比較的きれいなキズに使うようにします。汚染されている、もしくは深い傷で滲出液が多い場合は、水分を更に吸収する被覆材を使います。
湿潤な状態で早くきれいに治す訳ですが、水分コントロールは「
ほどよく湿っている
」のが良く、水没したり、乾燥したりしないように被覆材を選択します。
本日のコラム2 ダイエットの骨(コツ)
あなたはダイエットが必要でしょうか?ダイエットのコツは、一日の摂取カロリーを制限することです。巷では糖質制限ダイエットが流行していますが、極端に糖質を制限するのはよくありません。糖質を少し減らして、軽めの運動を行うようにします。高齢者の方は散歩するのが一番です。もし、膝や腰が痛くて歩くのが億劫な方は、しっかりと治してから、散歩をするようにします。極端なダイエットは骨量や筋肉を減少させますので無理なく痩せるようにします。
間違いシリーズ14 膝が痛くなったので治すために頑張って歩いてます?
痛みが出るとなんとかしないといけないと思うのは人の常です。膝が痛くなれば、これまたなんとかしようと散歩を開始する人がよくおられます。散歩は万病に効きます。特に高血圧や高脂血症、肥満など生活習慣病に関わる疾患があれば、内科で必ず歩くように指導されます。しかしながら膝の悪い人が、治そうと歩き出すと大抵症状が悪化します。特に高齢になって変形性膝関節症があると、膝の軟骨がすり減って炎症を起こしていますから歩くほどに痛みが強くなります。
散歩などの運動負荷を掛ける前に、まずは膝周りの筋肉を鍛えて膝を安定させるようにしてください。これも体重負荷の掛からない運動を行います。そして数週間~数ヶ月後に、筋力が増強して膝が安定してくれば、痛みも良くなってきますし、散歩も可能となります。
この順番を間違うといつまで経っても痛みが出ますし、また関節内に水がたまったりします。
本日のコラム3 たかが枕されど枕
頸が痛い人は枕が合ってないことがよくあります。枕の高さは、基本的には寝た状態で顎と胸の位置で顎が少し引いた状態に調整します。わたしも枕では随分と苦労してました。取っ替え引っ替え買い換えてみましたが、ここ最近は落ち着いています。出町商店街の岸本屋にあるソバ枕がばっちり合いました。税抜き価格680円。良い買い物でした。
*本日の一例。小指PIP関節脱臼→用手整復
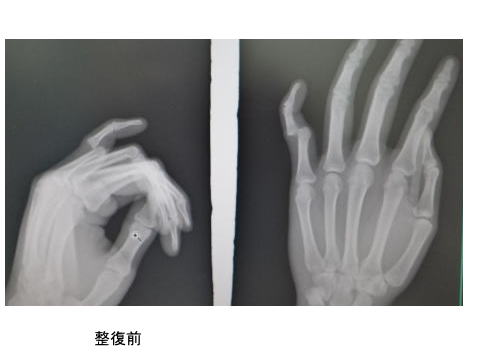
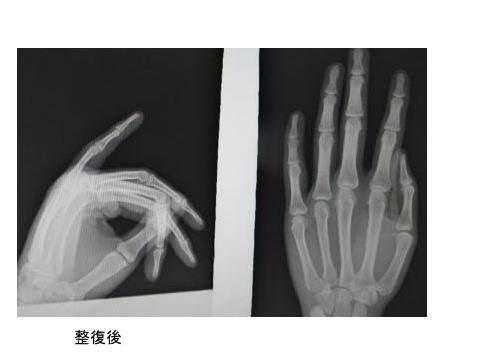
ボールによる突き指。左小指PIP関節背側脱臼となっています。レントゲンで骨折の有無を確かめた後に、用手整復しました。
側方への安定性も十分あり、手術せずに治療することにしました。
間違いシリーズ15 太ももを強打してリハビリを頑張ったら膝が曲がらなくなりました。
俗に言う「モモかん」ですが、これはサッカーやバスケット、コンタクトスポーツなどで相手の膝等が太ももに突き刺さるように当たることがよくあります。このとき、大腿四頭筋を中心に血腫ができ、これが骨化する(骨化性筋炎)と膝関節が曲がらなくなります。骨化は血腫が吸収される2-4週間で出来てくることが多く、この時期に無理な可動域訓練を行うと更に悪化します。まずは局所の安静をはかり、可動域訓練は3-4週間後から徐々に行うようにします。通常、3-4ヶ月すると骨化は再吸収されて縮小していきます。
リハビリの開始時期、程度など良く理解した上で行うことが大切です。
骨折の治療期間短縮に オステオトロン
骨折の治療期間短縮に低出力パルス超音波が効果的です。治療期間が40%短縮するというデータもあります。当院でも導入し治療に当たっています。
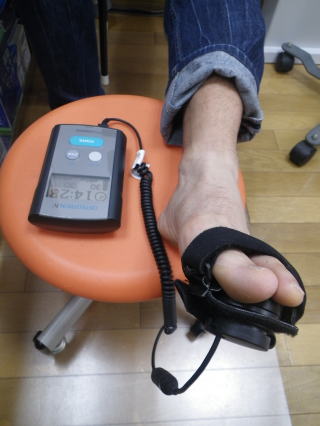
本日のコラム4 使い捨てカイロはなぜ暖まるのか?
秋も徐々に深まってきました。風邪を引いたりしていませんか?冬場によく使うのが使い捨てカイロです。これは鉄が酸素と化合して酸化鉄になるときに発生する熱によって暖まります。これからの季節、レントゲンを撮影するときは使い捨てカイロを貼っていないか聞くようにします。なにせ鉄ですから、そのまま撮ると小さい弁当箱ぐらいの大きさで映り込んできます。夜中に張りっぱなしだと低温やけどになることもあります。最近、湯たんぽがリバイバルしており、やはり やけどすることがあります。ご注意ください。
本日のコラム5 腫れた足の傷はどうすれば治るのか?
足の傷は、心臓より遠いせいか、顔面や頭に比べて治りにくく時間が掛かります。とりわけ、腫れた足(浮腫のある足)の傷は更に厄介で傷を交換してもほぼ治りません。これは内部から水分が漏出してきて、傷が溺れたようになるためです。そこで足の腫れをコントロールしながら、処置を行います。それでも時間が掛かりますが、粘れば少しずつ良くなっていきます。傷と血流はとても相関性があり、血流が無ければ、傷は治りません。
本日のコラム6 骨粗しょう症が進むと知らぬ間に骨が折れます
いつの間にか、背中や骨盤、大腿、そけい部に痛みが起こってくることがあります。骨粗しょう症によりもろくなって起こる骨折は、はっきりした外傷が無くとも、いつしか徐々に進行して痛んできます。背骨の場合は椎体の圧迫骨折を起こし、骨盤ですと恥骨の上肢、下肢に、大腿骨だと頚部を中心に骨折してきます。かなり痛くなり歩行困難になることもあります。骨折や痛みに対応しながら骨粗しょう症も治療するようにします。
本日のコラム7 「腰痛の85%は原因不明の非特異性腰痛である」は正しいのか?
もともと85%という数字は1992年の論文ですが、これは孫引きであり、オリジナルは1976年と1982年に発表されています。レントゲンの所見と臨床症状との相関性について述べたもので、CTやMRIで精査したものではありません。従って医学の進歩した現在、85%という数字の一人歩きは問題と考えます。
詳しくは
非特異性腰痛症
をご覧ください。