| 頸神経(C1-C4) | ||
| C1 | 大後頭直筋、小後頭直筋、上頭斜筋、下頭斜筋 | 後頭下神経 |
| C2 | 頭半棘筋、後頭部~頭頂部の知覚 | 大後頭神経 |
| C2-3 | 後頭部の耳介後上部の知覚 | 小後頭神経 |
| C3(C4) | 耳介後下方の知覚 | 大耳介神経 |
| C3 | 頸部腹側の知覚 | 頚横神経 |
| C3-4 | 鎖骨上の鎖骨上の知覚 | 鎖骨上神経 |
| C4(C3-5) | 横隔膜の運動 | 横隔神経 |
| 主な筋節:髄節と神経根と支配筋 (上肢) | ||||
| 頸部筋力 | 胸鎖乳突筋(XI、C2,C3)、斜角筋(C3-8) | ALSとの鑑別、仰臥位で頸部屈曲が正常なら2-3分維持。1分以下は異常と判断 | ||
| C5 | 三角筋(肩の外転 、腋窩神経) |
肩外転 | 三角筋(C5:腋窩神経)70-80%、棘上筋(C5:肩甲上神経)10-20%関与 | 腋窩神経 |
| 上腕二頭筋(肘の屈曲、筋皮神経) | 肘屈曲 | 上腕二頭筋(C5>C6:筋皮神経) | 筋皮神経 | |
| C6 | 腕橈骨筋(肘関節の屈曲) 手関節の背屈 | 腕橈骨筋(C6>C5:橈骨神経、橈骨神経麻痺による下垂手では麻痺+、C7麻痺では下垂手+だが腕橈骨筋麻痺なし) | 橈骨神経 | |
| 手関節背屈 | 長・短橈側手根伸筋(ECRL,ECRB、C6>C7:橈骨神経)と尺側手根伸筋(ECU、C7>C:橈骨神経)。C6髄節障害の場合、ECRL群のみ残存することあり。(手関節背屈時に橈側偏位する) | |||
| C7 | 上腕三頭筋(肘関節の伸展) 手関節の屈曲 手指伸展 | 肘伸展 | 上腕三頭筋(C6-8 、主にC7) | |
| 手関節掌屈 | 橈側手根屈筋(FCR、C6-7:正中神経)、尺側手根屈筋(FCU、C8:尺骨神経)。正中神経麻痺では、FCUのみ働き尺側偏位、尺骨神経麻痺では、FCRが働き橈側偏位。 | 正中神経~橈骨神経 | ||
| C7-8 | 総指伸筋 | 手指伸展 | 総指伸筋(EDC、C7-8:橈骨神経(後骨間神経)、2-5指MP関節伸展)。Drop finger(下垂指)では、手関節背屈は可能で、手関節背屈時にMP関節を完全に伸展できない状態を言う。後骨間神経麻痺やC7あるいはC8神経根(髄節)障害で起こる。(神経根障害で起こる下垂指はC8が殆ど) | 橈骨神経(後骨間神経) |
| 長母指外転筋 短母指外転筋 |
母指外転 | 母指を手掌面に平行に外転(橈側外転)は長母指外転筋(APL、C7<C8:橈骨神経(後骨間神経))、掌側に垂直に母指を立てる動作(掌側外転)は短母指外転筋(APB、C8<T1:正中神経) | 橈骨神経~正中神経 | |
| C8-T1 | 浅指屈筋 深指屈筋 |
手指屈曲 | 浅指屈筋(FDS、2-5指PIP屈曲、前骨間神経、T1) 深指屈筋(FDP、2,3指DIP屈曲、前骨間神経、T1、第3、4指は尺骨神経、C8) |
前骨間神経 |
| T1 | 手指の外転 | 背側骨間筋と小指外転筋(ADM)いずれもC8-T1:尺骨神経 | 尺骨神経 | |
| *尺骨神経麻痺によるClaw hand(鷲手)では、小指・環指のMPが伸展位、頚椎由来では軽度屈曲位となる。C8髄節(または神経根)は母指球支配なので、この分節障害では母指球も侵される。尺骨神経麻痺では高位麻痺であっても通常、前腕内側の感覚は保たれる。(内側前腕皮神経は、尺骨神経分岐より腕神経叢寄りなので。) | ||||
(水)
(木)
(金)
| 末梢神経 | 筋:機能 | 神経根または髄節 | |||||
| C5 | C6 | C7 | C8 | T1 | |||
| 腋窩神経 | 三角筋:肩外転 | C5 | |||||
| 筋皮神経 | 上腕二頭筋:肘屈曲 | C5 | ○ | ||||
| 橈骨神経 | 上腕三頭筋:肘伸展 | ○ | C7 | ○ | |||
| 腕橈骨筋:肘屈曲 | ○ | C6 | |||||
| 長橈側手根伸筋(ECRL):手関節伸展 短橈側手根伸筋(ECRB):手関節伸展 |
C6 | ○ | |||||
| 回外筋(spinator):前腕回外 | C6 | ||||||
| 後骨間神経 | 総指伸筋(EDC):第2-5指・MP伸展 | C7 | C8 | ||||
| 後骨間神経 | 尺側手根伸筋(ECU):手関節伸展 | C7 | C8 | ||||
| 後骨間神経 | 長母指外転筋(APL):母指橈側外転 | ○ | C8 | ||||
| 後骨間神経 | 長母趾伸筋(EPL)/短母指伸筋(EPB):母指IP/MP伸展 | ○ | C8 | ||||
| 後骨間神経 | 示指伸筋(Ext.indicis):示指伸展 | ○ | C8 | ||||
| 正中神経 | 円回内筋(pronator):前腕回内 | C6 | C7 | ||||
| 長掌筋(parmalis longus):手関節屈曲・母指外転補助 | C7 | C8 | |||||
| 橈側手根屈筋(FCR) | ○ | C7 | |||||
| 前骨間神経 | 深指屈筋(FDP):第2、3指DIP屈曲 | T1 | |||||
| 浅指屈筋(FDS):第2-5指PIP屈曲(正中神経より直接) | T1 | ||||||
| 前骨間神経 | 長母趾屈筋(FPL):母指IP屈曲 | ○ | T1 | ||||
| 短母指外転筋(APB):母指掌側外転(正中神経より直接) | ○ | T1 | |||||
| 母指対立筋(Opponens pollicis):母指対立(正中神経より直接) | C8 | ○ | |||||
| 尺骨神経 | 尺側手根屈筋(FCU):手関節屈曲 | C8 | |||||
| 深指屈筋(FDP):第4・5DIP | C8 | ||||||
| 小指外転筋(ADM):小指外転 | C8 | T1 | |||||
| 骨間筋(interrossei):第2-5内転・外転 掌側骨間筋:第2、4、5指を第3指の方へ引き寄せる。内転する。 背側骨間筋:第2と3指を橈側に引く。第3と4指を尺側に引く。『グーパー』のパーを作る。 |
C8 | T1 | |||||
| 母指内転筋( Adductorpollicis):母指内転 | ○ | T1 | |||||
ECRL:extensor carpi radialis longus
ECRB:extensor carpi radialis brevis
EDC:extensor digitorum
ECU:exensor carpi ulnaris
APL:abductor pollicis longus
EPL: extensor pollicis longus
EPB:extensor pollicis brevis
Ext.indicis:Extensor indicis
FCR:flexor carpi radialis
FDP:flexor digitorum profundus
FDS:flexor digitorum superficialis
FPL:flexor pollicis longus
APB:abductor pollicis brevis
FCU:flexor carpi ulnaris
ADM:abductor digiti minimi
(日)
| 頚椎症性神経根症と末梢神経障害との鑑別ポイント | |
| 橈骨神経支配だがC7支配で無い筋 | 腕橈骨筋、回外筋(主にC6支配) |
| 尺骨神経支配だがC8支配で無い筋 | 尺側手根屈筋はC7にも支配されるが、基本的にはC8支配でない筋は無い |
| C7支配だが橈骨神経支配で無い筋 | 円回内筋>橈側手根伸筋(正中神経支配) |
| C8支配だが尺骨神経支配で無い筋 | 上腕三頭筋、尺側手根伸筋(橈骨神経支配)、橈側手根伸筋、浅指屈筋(正中神経支配) |
| 手の内在筋はほとんど尺骨神経支配だが、右の5つは正中神経支配 | 短母指外転筋(APB)、短母指屈筋(FPB)、母指対立筋、示指・中指の中様筋:いずれも正中神経支配 |
| 主な筋節:髄節と神経根と支配筋 (上肢) | ||||
| L2-4 | 腸腰筋 | 股関節屈曲 | 腸骨筋は大腿神経、大腰筋は大腿神経分岐より近位 座位で膝挙上。臥位では股関節・膝関節90度屈曲位から股関節を更に屈曲させる。 |
|
| L5,S1 | 中殿筋・小殿筋 | 股関節外転 | 腓骨神経麻痺による下垂足では、機能が保たれている。、逆に腰椎由来だと筋力低下をみる。 | 上殿神経 |
| L2-4 | 大腿四頭筋 | 膝関節伸展 | 大腿神経 | |
| L4<L5 | 前脛骨筋 | 足関節背屈 | 座位で足関節を内反位で背屈 | 深腓骨神経 |
| L5-S1 | 後脛骨筋 | 足の内がえし | 腓骨神経麻痺では麻痺しない | 脛骨神経 |
| L5-S1 | 長・短腓骨筋 | 足の外がえし | 浅腓骨神経 | |
| S1-2 | 腓腹筋・ひらめ筋 | 足関節の底屈 | 片足つま先立ち20回以上で筋力5、片足つま先立ちができなければ3-以下。 | 脛骨神経 |
| L5 | 長母趾伸筋 | 母趾背屈 | 深腓骨神経 | |
| S1 | 母趾屈筋 | 母趾屈曲 | 長母趾屈筋(母趾IP屈曲、母趾MTP屈曲)脛骨神経 短母指屈筋(母趾MTP屈曲)内側・外側足底神経(S1-2) |
|
(水)
本日のコラム156 神経学的所見をどう読むか9
下垂足(drop foot)
腓骨神経麻痺で起こることが多いが、腰椎レベルの障害でも起こります。腰椎由来の麻痺との鑑別は股関節の外転(中殿筋、小殿筋、L5、S1、上殿神経)、足関節の外がえし(長短腓骨筋、腓骨神経)、足趾の底屈力(腓腹筋、ひらめ筋、脛骨神経、内がえしとして後脛骨筋、脛骨神経)をみます。
腓骨神経麻痺では腓骨筋力の低下はあるが、後脛骨筋と中殿筋は保たれています。
腰椎由来では、L4/5>L3/4での障害が多い。L5/S1外側病変でも起こる。ほかに胸腰椎移行部病変-円錐上部障害(T11/12~T12/L1レベル)
<頚髄症、頚部神経根症における障害高位の診断>
診断手順:症状、所見から頚髄症、頚部神経根症の診断→画像診断により圧迫因子を確認
脊髄を横断面でみると、中央部の灰白質由来の徴候(髄節徴候)と白質由来の徴候(索路徴候)とに別れる。頚髄症の症状はこれらの組み合わせで構成される。また脊髄の髄節と脊椎の高位とはずれがある。障害髄節高位由来の髄節徴候を把握することで頚髄症の高位診断が可能となる。
頚部神経根症の場合、高位診断は筋力、腱反射、感覚障害などに加えて、頚部痛、上肢痛、手指のしびれの局在が診断に有効。
画像所見があっても無症状のこともあるので、必ず神経学的な診断に基づくことが大切。
脊椎高位+1=髄節高位(運動神経と感覚神経は高位が更に少しズレている→運動と感覚障害が根障害と異なる範囲の違いが出る) *神経根症とも1髄節ずれている
<頚髄症>
初発症状は手指のしびれで、両手同時のこともあるが、片手に生じてまもなく両手になることが多い。しびれの部位は移動せず、日によって異なることはない。両手のしびれに続いて、巧緻障害(手指のもつれ、書字障害、ボタンはめが困難、箸が使いにくい)がでる。
更に進行すると痙性歩行(足の引きずり、もつれ)がでる。排尿障害もでてくる。足の症状は、しびれも出るが、しびれずに温度覚障害(冷える、ほてる、風呂のお湯が熱く、また痛く感じる)がでることもある。
| 頚髄症の症候 | |
| 髄節徴候 (segmental sign) |
索路(長路)徴候 (long tract sign) |
| 初発時の指のしびれ | 手指のもつれ・こわばり |
| 上肢の脱力 | 体幹の締め付け感 |
| 腱反射低下 | 痙性歩行・腱反射亢進 |
| 感覚障害 | 病的反射 |
| 脱力 | |
| しびれ・感覚障害 | |
| 排尿障害 | |
最初に、脊髄前・後角の灰白質が障害(髄節徴候)→次いで錐体路、脊髄視床路の障害(索路症状)の順に進行する。
診断の確定は、髄節徴候と索路徴候の両方が確認できること。
高位診断は、障害高位の髄節徴候を把握することによって可能。
1)初発症状の手のしびれがどこから始まったが重要。C3/4,C4/5高位なら髄節はそれぞれC5,C6の髄節障害で、全指にしびれが始まる。C5/6高位では髄節はC7となり母指を除いた尺側4指のしびれで発症する。C6/7高位では、髄節はC8となり、尺側2指あるいは小指のみ、もしくはしびれはないということになる。次いで、上肢腱反射、筋力低下、感覚障害の所見により高位診断をすすめる。
C6/7椎間の障害は希。この場合、C5/6タイプ、C6/7タイプ、胸部脊髄症型のいずれかの症状を呈す。
脊椎C3/4→髄節C5障害→全指にしびれ
脊椎C4/5→髄節C6障害→全指にしびれ
脊椎C5/6→髄節C7障害→母趾を除いた尺側4指のしびれ
脊椎C6/7→髄節C8障害→3パターン(尺側2指しびれ、小指のみしびれ、手指のしびれなし)
<頚部神経根症の診断>
頸部の神経根症は、殆どが一側の後頚部~肩甲帯の痛みで発症します。上肢の痛み、しびれ(30%弱)を伴うことがあります。
高位診断は、頸部痛の局在、しびれの部位などで判断する。
・疼痛部位による高位診断:C5,C6肩甲上部、C7肩甲間部、C8肩甲部に多い。
・上肢の症状別高位診断:C6上腕、肘、前腕の橈側痛、C7それらの後方、C8尺側、
・手指の症状別高位診断:C5手指に症状なし、C6母指、C7示指または中指、C8小指(しびれの1番強い部位で判断する)
・腱反射:C5、(C6)神経根障害で上腕二頭筋腱反射低下、C7,(C8)神経根症で上腕三頭筋腱反射低下。
参考:整形・災害外科 VOL60 No.5 2017
(金) 本日のコラム158 筋膜リリースからFasciaリリースへ
筋膜炎などの炎症が起こると筋膜に重積が生じ、侵害受容器を刺激して痛みを引き起こしています。局所麻酔薬や生理食塩水を使って筋膜の重積を剥がす(リリース)と痛みが解消するのですが、このことを筋膜リリースといいます。最近では筋膜だけではなく、神経、血管、腱などの結合組織(Fascia)も同様に重積して痛みを起こしていることが分かってきました。
このことにより運動器の痛みの多くはFasciaの重積によるもので、実際にリリースを行うと解消するのではないかとする意見が出てきています。
神経障害性疼痛、侵害受容性疼痛、心因性疼痛とされる痛みもFasciaの痛みが多数含まれているのではないかとされ、将来的にはFasciaによる障害が更に解明されると考えています。
(土)本日のコラム159 神経学的所見をどう読むか11
・痛み刺激のルート
侵害受容器→DRG(後根神経節)→1,2へ
1.深部知覚(位置覚、振動覚)→(同側の)後索路上行→
2.表在感覚(痛覚、温覚)→対側(数節上行)→外側脊髄視床路上行(脊髄前側方)→3,4へ
3.→新脊髄視床路(鋭い痛み)→視床→大脳皮質体性感覚野
4.→旧脊髄視床路(鈍い痛み)→視床→大脳辺縁系
・運動の神経路
大脳皮質運動野→内包→中脳大脳脚→延髄錐体交叉(対側へ)→外側皮質脊髄路(側索)→髄節(前角)下位運動ニューロンと接合する。(下位ニューロンは前角から前根を経て筋肉へ)
<脊髄障害部位による症状の鑑別>
1.
索路徴候
(long tract sign):錐体路徴候、後索障害、脊髄視床路障害
2.
髄節徴候
(segmental sign)
<索路障害>
錐体路徴候、後索障害、脊髄視床路障害
1)錐体路徴候(側索、外側皮質脊髄路):運動麻痺、同側の筋力低下。下位ニューロンが生きているので筋萎縮は伴わない。上位ニューロンの障害により神経抑制が深部腱反射は亢進。錐体路は下行運動線維束で大脳皮質から側索を経て前角まで。(上位ニューロンを形成)外側からS、L、T、Cと順に層状構造形成しています。前角では下位ニューロンに接合。
2)後索障害
・深部知覚(位置覚、振動覚)障害
・識別性知覚障害
3)脊髄視床路障害
・温痛覚障害(外側脊髄視床路)
・触覚障害(前脊髄視床路)
・膀胱直腸障害
*複合感覚:二点識別感覚、皮膚書字覚、立体認知、2点同時式別感覚があり、高度な感覚で触覚、痛覚といった感覚が正常な場合に複合感覚が障害されている場合は、視床より上位の障害の可能性があります。
<髄節徴候>
障害レベルの灰白質の異常。→下位運動ニューロンが傷害されるので、弛緩性麻痺、筋萎縮、線維束れん縮が生じます。前角細胞の障害か神経根の障害かは識別できない。
(日)
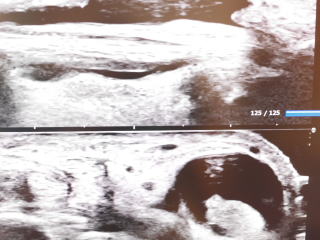
(月) 本日のコラム160 腱鞘炎 エコー像
母指の腱鞘炎にエコー像。腱の周り、腱鞘との間に低エコー領域を認めます。これだけ腫れると誰でも分かります。
(火) 本日のコラム161 神経学的所見をどう読むか12
<脊髄内に局在する疾患の診断>
1.Brown-Sequard症候群(脊髄半側切断症候群)
脊髄のいずれか半側が障害された病態。障害部位以下の同側の運動麻痺(錐体路障害)と識別感覚・深部感覚(後索の障害)が生じ、反対側は表在感覚としての温痛覚の消失(脊髄視床路)。 反対側の温痛覚障害は、障害部位の数髄節下から見られる。これは脊髄後角で伝達された2次ニューロンが脊髄灰白質で反対側に交叉し、数髄節上行してから脊髄視床路に合流するため。
原因は、血管障害、脊髄炎、腫瘍、外傷など。T1-2胸髄病変では、病変と同側の節前性交換神経障害を生じることあり。典型例では、Honer症候群(病変と同側の縮瞳、眼瞼下垂、顔面発汗低下)が起こる。
(水) 本日のコラム162 手足にギプスを巻いたときの注意事項
骨折や捻挫で患部を安定させるために固定することがあります。患部の片側だけを固定する場合をシーネ固定、全周を固定する場合はギプス固定を行います。
シーネ固定やギプス固定を行なった後、外傷の経過によっては患部がひどく腫れて、相対的に締まりすぎることによって循環障害や神経障害を引き起こすことがあります。
ギプスを巻いたときの注意事項を列記しておきます。
1.ギプスを巻いた手足は特に24時間以内(~72時間)は、腫れが強くなり障害を起こすことがありますので、患部を心臓より高い位置になるように心掛けてください。
■爪の色が悪い
■手足の指がしびれる
■手足がひどくはれる
■手足の指が冷たい
このような症状が出てきたり、強くなるようであれば、すぐに医療機関に連絡し受診するようにします。決して朝まで待つようなことはせずに、ただちに受診します。
2.ギプスの材質は水に弱いので、濡らさないようにします。
お風呂に入るときは、ギプスの上にタオルを巻いてナイロン袋をかぶせます。
3.注意事項
■締まってしびれたり痛かったりするときはただちに医療機関へ受診してください。主治医のいる医療機関へ連絡が付かない場合は、最寄りの救急病院をただちに受診してください。
■寝るときは座布団やクッションの上にのせて、心臓の位置より高くなるようにします。
■手足の指の間は汚れやすいので清潔にしましょう
■かゆいときは、保冷剤をかゆい部分にあてるか、上からトントンとたたくようにします。物差しやボールペンなどを差し込まないようにします。
■スラックスなどは、履くときは悪い方の足から、脱ぐときはよい方の足から脱ぐようにします。
■トイレは、洋式かポータブルトイレが安全です。
■膝下までのギブスは、寝るときに外側に倒さないようにします。腓骨神経麻痺を起こさないため。
■松葉杖は、両手でしっかりと支え、腋が当たらないようにします。腋窩神経麻痺の予防。
(木) 本日のコラム162 神経学的所見をどう読むか13
<脊髄内に局在する疾患の診断>2
2.前脊髄動脈症候群
前脊髄動脈は、脊髄前方の3分の2(後索・後角を除く)を支配しており、病変部以下の両側の錐体路徴候(通常は対麻痺)、解離性感覚障害(温痛覚は障害され、深部感覚は保たれる)、膀胱直腸障害となります。多くは血管障害に起因し、疼痛や帯状の締めつけ感とともに急激に発症します。
(金) 本日のコラム163 神経学的所見をどう読むか14
3.脊髄中心症候群
脊髄空洞症や髄内腫瘍などの脊髄中心部の病変により、両側の脊髄視床路の交叉線維が障害されるために、両側の温痛覚障害が生じます。その他の部位が損傷されていない場合は、錐体路徴候や後索障害などの索路徴候はでず、宙づり型感覚障害となります。
4.圧迫性脊髄症
頚椎症性脊髄症、後縦靭帯骨化症、黄色靱帯骨化症、脊髄腫瘍など、脊髄を圧迫する疾患によって引き起こされる病状のこと。
服部の分類が有名。
| 服部の分類 | ||
| I型 | 脊髄中心部( 脊髄灰白質の障害) | 上肢筋萎縮、上肢運動障害、上肢反射(↓)、下肢反射(N)、上肢知覚障害 、下肢症状は無い |
| II型 | I型+後側索部(錐体路) | I型+後側索部:I型の症状に加えて、下肢反射(↑)、歩行障害、下肢、体幹の温痛覚障害(-) |
| III型 | II型+前側索部 | II型の症状に加えて、下肢、体幹の温痛覚障害(+) |
| *I型の更に初期に、脊髄後角の楔状束が障害されて、C3/4レベルでも手のしびれから発症することが殆どで初発症状となる。 | ||
(日)
(月) 本日のコラム165 神経学的所見をどう読むか16
偽性局在徴候について
偽性局在徴候とは、神経学的所見から推定される病巣とは異なる部位に真の病巣があることをいいます。例えば、「神経学的所見としては脊椎の障害と推定されたが、実際には脳の障害であった。」など、通常とは異なる部位の疾患によって引き起こされている場合をいいます。
脊髄の各高位に出現する偽性局在徴候
1.大後頭孔近傍病変
時に、手足の末梢にみられる筋萎縮・筋力低下。piano-playing fingers:両手水平位挙上で、萎縮した手指がピアノを弾くように震える。
2.頚髄レベルの病変で腰椎病変と誤診されるもの
頚椎レベルの病変(頚椎症性脊髄症、頚椎椎間板ヘルニア、頚椎黄色靱帯骨化症など)であるにもかかわらず、病気の初期に下肢に限局した症状症状のみが出現することがあります。花北(藤枝平成記念病院、脊髄脊椎疾患治療センター)によれば、初発症状として、間欠性跛行、下腿のしびれ、両下肢の脱力、大腿内側部痛などがでます。深部腱反射の亢進が認められることが多いので、身体所見をしっかり取ることが大切としています。
3.脊髄円錐部近傍病変
脊髄円錐部は、下肢運動系・知覚系に加えて排尿・排便機能に関する中枢が存在するので、ここの病変は多彩な症状を呈する。
→神経学的に上手く説明できない症例は、大後頭孔近傍病変か脊髄円錐部を念頭におく
4.脊髄馬尾病変にみられる偽性局在徴候
L1/2やL2/3などの高位のレベルの病変で、L5神経根症状がでることがあります。
5.いわゆる下垂足を呈する病変の多彩な分布
下垂足はL5神経根病変で起こることが最も多いが、他の疾患でも起こりえます。例:脳腫瘍、胸椎黄色靱帯骨化症、腰椎椎間板ヘルニア、腰部脊柱管狭窄症などがあります。
6.脊髄病変により頭蓋内病変が存在するかのような症状を呈する
脊髄腫瘍により正常圧水頭症となり、歩行障害、認知症、尿失禁の3徴候を示すことがあります。
7.排尿障害を呈する脊髄疾患がある
8.cervical angina
頚椎椎間板ヘルニアなどで、狭心症様発作を起こすことがあります。心電図などの心機能検査には異常が出ません。
(火) 本日のコラム166 偽性局在徴候
まれに腰痛が実は頚椎の疾患で生じていることがあります。報告者(花北(藤枝平成記念病院、脊髄脊椎疾患治療センター))によれば、腰椎手術例472例中6例が頚椎疾患した。6例のうち5例が深部腱反射の亢進がみられていたとしています。画像所見にとらわれることなく、また脊椎は一連のつながりをもっていることを十分踏まえて、このような例外的な状況をしっかり見極める必要があります。少なくとも手術前に身体所見をもう一度しっかりととること、また脊椎疾患であれば、全脊椎を調べておくことが大切かと思います。
(水) 本日のコラム167 腰部脊柱管狭窄症
腰部脊柱管狭窄症という病名は、新聞・テレビ等でよく見かけます。文字通り、腰のレベルで脊髄が通っている脊椎管が何らかの原因で狭くなる状態を表しています。何らかの原因と書きましたが、さまざま疾患で起こります。主なものとして、黄色靱帯骨化、椎間板ヘルニア、すべり症があります。
重要なのは、一つの原因では無く、これらが混在して起こっていることです。しかもその混ざり具合は人それぞれ皆異なっています。例えば、神経前方からの圧迫を起こす椎間板ヘルニアでは通常、前屈で痛みが増強しますし、逆に黄色靱帯骨化症では背屈で強くなります。
従って、腰部脊柱管狭窄症と診断しても、治療はその成因の割合によって異なってきます。これを十把一絡げに同じ治療を行っても上手くいかないと言えます。
(木) 本日のコラム168 骨粗しょう症の検査(骨塩定量 腰椎・大腿骨DXA法)
本年4月に大腿骨と腰椎で骨の量を測定する機材を導入しました。これは日本骨粗鬆症学会が、骨の量を測定するのに1番よいと推奨されているものです。
簡易なものとして手や踵(かかと)で計るものがあります。当院もこれまでは手で測定してきました。なぜ、日本骨粗鬆症学会が腰椎・大腿骨DXA法を推奨しているかというと、骨の各部位によって骨の量(骨塩量)がかなり異なっているからです。骨折しやすい腰椎や大腿骨を直接測定する方が将来の骨折を予防する観点からも優れていると言えます。
実際、当院で測定しても、手と腰椎、大腿骨いずれも測定値が大きく異なることがよくあります。腰椎と大腿骨と比較しても、一方がかなり弱っていることが見受けられます。
このように骨折しやすい部位を直接測定する腰椎・大腿骨DXA法は、治療の開始、経過観察に非常に適したものと言えます。
(金) 本日のコラム169 ヘバーデン結節の亜脱臼
ヘバーデン結節は年齢とともに誰にでも起こってくる病気です。指の第1関節が腫れて痛みが出てきます。これは変形性関節症によるものです。痛み始めは、保存療法を行います。消炎鎮痛作用のある外用薬、温熱治療、テーピングなどを組み合わます。
通常は保存療法で症状は改善しますが、場合により関節に粘液を含んだ嚢胞が出てくることがあります。また関節が横に向いて亜脱臼が起こることがあります。
まずは保存的治療を行い、場合により手術を行います。手術には、関節固定術、関節形成術、人工関節置換術、ミューカスシストの除去などがあります。
(土)本日のコラム170 大腿骨頚部骨折の不全骨折
レントゲンで所見が無くMRIで骨折を認める場合、不全骨折と診断します。大腿骨頚部不全骨折、大腿骨転子間不全骨折ともに通常、手術適応となります。何らかの理由により保存療法を行う場合は、6-8週間、入院加療を行います。保存療法の経過中にずれてきたり、骨頭壊死を起こす場合は、手術を考慮します。
(日)
骨折部が外気と触れるようになった状態いいます。多くは高エネルギー外傷によります。軟部組織の状態が重要で、考慮せずに内固定を行うと高率に壊死、感染を起こします。以前は鋼線牽引や外固定を行い安静臥床などが行われていたが、十分な固定性を得られないために、最近では創外固定を行います。
・local damage controlの重要性:創外固定、軟部組織の状態改善をはかる
・セカンドルック:初期治療としての初回デブリドマン後、48-72時間後に再度デブリドマンを実施する際には、初期には顕在化していなかった汚染組織、挫滅組織、壊死組織が同定できることが多い。
・持続陰圧療法(negtive pressure wound therapy. NPWT):創傷治癒が促進される。
・ゴールデンタイム:早期デブリドマンが重要とされてきたが、今では如何に早く施行されるよりも、いかに十分行われたが重要となっている。
| Gustilo分類(この分類はデブリドマンなどの術後に評価します。) | 予防的抗菌剤+術後抗生剤 | |
| Type1 | 1cm以下の開放創。汚染軽度。単純な骨折が多い。 | 第1、第2世代セファム系、1-2日投与 |
| Type2 | 1cm以上の開放創。軟部組織軽度の損傷。 | |
| Type 3A |
広範な軟部組織の損傷。手術で骨折部分を軟部組織で被覆できる。粉砕骨折が多い。 | 第1、第2世代セファム系+アミノグルコシド あるいは ペニシリン系 3-5日投与 |
| 3B | 広範な軟部組織の損傷。骨膜はがれ、骨露出。手術でも軟部組織で被覆困難。 | |
| 3C | 修復が必要な主要動脈損傷あり。 | |
| *土壌汚染(クロストリディウムなど):ペニシリンG、セファム系 *河川海洋汚染(ビブリオ、エロモナスなど) :テトラサイクリン、キノロン *破傷風トキソイド、テタノグロブリン投与 |
||
(火) 本日のコラム172 運動器エコーのキーポイント1
・疲労骨折:骨膜反応として患部の骨表面に帯状の高エコーがでる。
・骨端線離開:左右差をみる。
・筋萎縮:全体に通常より高エコーになる。
・筋損傷:損傷した筋は浮腫により低エコー、断裂部の血腫は無エコー。筋の断端部は収縮するため高エコー。
・肉離れは特定の筋内に起こる。筋挫傷は周囲の筋にまで損傷が起こる。
・末梢神経は、短軸像でブドウの房状、近位の神経根などではinterfascicular epineuriumがなく神経線維束のみの低エコーとなる。
・血腫を吸引することはいまだコンセンサスは得られていない。骨化性筋炎を防止するという意見もある。
(水) 本日のコラム173 ハンマートゥ 槌趾 hammer toe
第2~第5の足趾には3個の関節があり、2番目の関節で屈曲拘縮が起こってしまう病気です。ハイヒールや小さい靴を履いていると生じることがあります。横アーチが崩れても原因となります。治療は、関節が固まっていない段階なら指のストレッチを行います。またローヒールでサイズに少し余裕があるものを履くようにします。装具治療としては足底板を改良して足趾が伸展するように作成します。痛みが続くようでしたら手術を考慮します。
手術には、徒手整復可能なものは屈筋腱背側移行術を、徒手整復不可能なものは基節骨の骨頭切除術(MIP関節背側拘縮あれば、MIP関節軟部組織解離術を追加。)