本日のコラム32 半月板損傷に対する治療は過渡期
10年前なら半月板損傷は、保存治療で改善しなければ、切除術となっていました。この5年ほどで、手術をするなら出来るだけ縫合しようという流れになってきました。ただ縫合は難易度が高い部位もあり、すべての医療機関で旨くできるとは限りません。熟練して経験を積み上げたドクターがいるところが良いでしょう。これまで、縫合できるのは血行のある外3分の1とされてきましたが、一部の医療機関では、無血行野の断裂に対し、フィブリンクロット(血餅)を挟み込んで縫合する手術を行っています。これまで切除しか無かった部位でも縫合できる可能性が出てきましたが、まだ長期的な成績は分かっておらず、再断裂の問題もあり、それが適切であるとコンセンサスを得られたわけでは無いように思います。
正月休み
本日のコラム33 MRIでよく使う矢状面(sagittal plane)とは?
矢状面(しじょうめん)とは、左右対称に分ける面を意味し、人間では左右対称に頭側から尾側までを分ける面です。なぜそれを矢状面と言うのでしょうか。矢状面は英語の訳で、英語では、sagittal
plane と書きます。sagittal は、ラテン語のsagitta から由来しており、矢を射る面をsagittai planeと名付けたとされています。意味が分かると覚えやすいですね。
正月休み
本日のコラム34 腰椎圧迫骨折
年齢と共に、骨粗しょう症が進行すると骨がもろくなって、ちょっとした力が加わると骨折します。(脆弱性骨折)
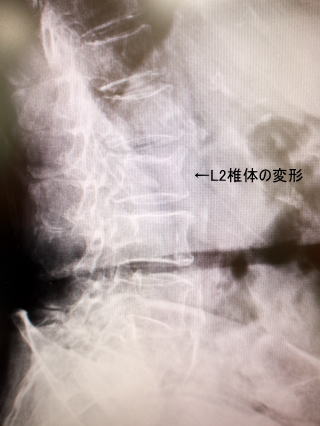
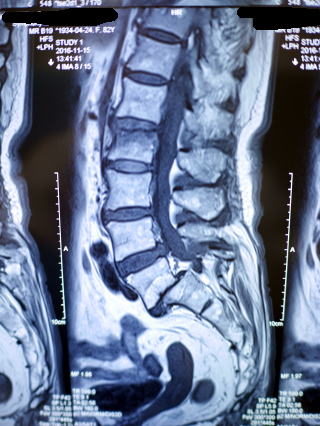
今回のケースは、他院で見逃された圧迫骨折です。ものを持ち上げたらその後、腰痛が出てきたので近医を受診。特に異常は無いとされ、痛みが続くので当院に来られました。初診時のレントゲン撮影でL2の椎体が少しへしゃげていましたので、MRIを即日実施、L2の新鮮圧迫骨折の所見を認め、ただちにフレームコルセット(硬性コルセット)を採型し、二日後には完成し装着してもらいました。完成するまでの2日間は、簡易コルセットを装着しました。
おそらく最初の医療機関では、レントゲンでは圧迫骨折の変化が無かったのだと思われます。あとは臨床症状、経過でどう判断するかが問われます。
最近の文献では、硬性コルセット、軟性コルセット、装着なしの三群で予後に変わりは無いとする一部意見もありますが、局所を固定し安静を保ち治癒を促進するためには、今のところフレームコルセットが一番効果的だと考えます。
骨粗しょう症の治療も並行して行います。
正月休み
正月休み
本日のコラム36 筋・筋膜性腰痛症
Myofascial Pain Syndrome
文字通り、腰部の筋肉が無理に引っ張られたり、慢性の刺激を受けて炎症を起こす状態をいいます。スポーツや労作により急性に発症するものと、筋・筋膜の慢性疲労によって生じるものがあります。
急性型は、痛みが強い場合があり、歩行困難となることもしばしばあります。このような場合、無理をせずに安静にしておきます。急性期の治療は安静と消炎鎮痛剤などを使います。安静期間は出来れば48時間以内とし、可能な限り離床し動く方が良いとされています。
慢性型は、日々の労作の繰り返しによる筋肉の疲労と考えられており、体操や温熱治療、牽引治療などにより改善します。日常動作の見直しなども有効です。その経過中に急速に悪化する場合は、急性型と同じように治療します。
いずれも身体を動かさずにじっとすれば痛みはなく、また下肢にしびれや痛みはありません。下肢症状がある場合や安静時でも痛みが出る場合は、筋・筋膜炎以外の可能性が高いといえます。
平常通り診療します。(木曜日なので午前診のみとなります)
本日のコラム37 膝の痛みで伸びなくなる
膝が痛くなると、防御反応として周辺の筋腱が緊張します。そうすると血流が落ちて痛みの物質が蓄積してどんどん痛くなります。その結果、痛いので動かさないようになり、更に筋腱が萎縮してきます。同時に関節を覆う袋(関節包)も固く縮むようになり、膝が伸びなくなってしまいます。膝が伸びなくなると股関節は屈曲した状態となり、バランスを取るために骨盤は下を向き、腰椎も前弯が消失して前屈みになります。この結果、脊椎椎体に万力で上下に圧迫する力が働き、骨粗しょう症の伸展と共に圧迫骨折を起こし易くなります。このように膝の痛みが続くと回り回って身体の各部に悪影響を与えてしまします。
膝の痛みには、2種類あって、一つは膝関節内の痛み、もう一つは膝関節外の痛みです。それぞれ痛みの原因を明らかにして治療をしないと良くなりません。急性期の炎症がある場合、局所の安静をはかる必要がありますが、急性期が過ぎてくれば、ストレッチを行います。歩行は、急性期の間は必要最小限とし控えるようにします。
本日のコラム38 爪と皮膚はライバル
爪と接する皮膚は、仲良くしているときは何の問題もありませんが、ひとたび傷が入って炎症が起こり出すと爪に圧迫されて創部が治らず、それでも治そうとする力が働くので、盛り上がって肉芽を形成します。肉芽自体には神経はありませんが、周辺に炎症が起こるために、少し触れても飛び上がるほど痛くなります。この炎症を治すためには、皮膚と爪のケンカを止めさせる必要があります。じゃあどうするのか、食い込んでいる爪があれば、その部分だけ切除します。少し接触している程度なら、コットンを挿入します。こうすることによって、比較的速やかに傷が上皮化しますので楽になります。
本日のコラム39 偽神経腫瘍
偽の腫瘍ということで本来の意味での腫瘍ではありません。末梢神経が絞扼されたり、圧迫されるような刺激を受けるとその中枢側が腫れて瘤を形成し太くなります。この太くなった部分を偽神経腫瘍と呼びます。尺骨神経や正中神経、モートン病など神経が絞扼される場所では、このような変化が起こります。
本日のコラム40 平均寿命と健康寿命
健康寿命とは、健康上の問題がなく日常生活を普通に送れることを指し、平均寿命より 男性で約9年、女性で約13年短いとされています。この差を如何に少なくするか、すなわち生きている間は元気でいるのにはどうしたら良いのかが課題となっています。脳血管障害や心臓疾患、認知症などの内科疾患に加えて、身体能力の衰えから来るロコモ症候群を予防することが大切です。
運動やストレッチをしっかりすることによって予防や改善をはかります。ただ闇雲に運動をしても返って健康を害することもあります。年齢と共に激しい運動や関節に負荷のかかることは出来にくくなります。程よく歩くことと関節のストレッチを中心に行うようにします。エアロビックスやマシントレーニングは年齢や体力によっては不適合なこともよくあります。
本日のコラム41 何でも運動すれば良い訳ではない。
先日、膝の痛みが改善しないと来院された患者さんが来られました。1年ほど、デイサービスに通ってリハビリ?をしていたそうですが、まったく改善しませんでした。デイではマシントレーニングを行っており、利用者が膝が痛いので負荷を減らして欲しいと言ってもなかなか聞き入れてもらえなかったそうです。行っていた運動を詳細に聞き取りしましたところ、膝には良くない運動も含まれていました。その結果、痛みが改善しない状態が続いていたと考えられます。
最近、国の施策もあってデイサービスで筋トレなどを行う施設が増えているのですが、病状に関わらず、ほぼ十把一絡げに同じようなメニューであることが多く、これでは良くなりません。もちろん、診断能力がある訳でも無く、期待するのは無理です。弱っている筋肉を強くすれば、ADLが改善するという単純な発想だけでは複雑な高齢者の身体状況を改善するのは難しいといえます。
それにしても利用者の利益になっていないデイサービスが増えて来ているように感じます。
本日のコラム42 椎体内不安定性
脊椎の椎体が骨粗しょう症性圧迫骨折を起こすと、骨折部の椎体高が立位と臥位(側面像)で異なることがあります。これは体重が掛かるか否かと骨折部の脆弱性によります。初期にこの差が大きいほど不安定性が高く、偽関節になりやすいので注意が必要です。椎体癒合の判断は、痛みや叩打痛がないこと、レントゲンやMRIでvacuum
cleftを認めないこと、また脊椎不安定性が消失していることで行います。
高齢者の場合、通常歩行が可能で、痛みがわずかなこともあるので、軽微な動作で新たに痛みが出現した場合などは注意が必要です。
本日のコラム43 骨粗しょう症性椎体圧迫骨折
骨粗しょう症性椎体圧迫骨折後の偽関節を防ぐためには、発症初期の外固定をしっかりと行った方が良いとする文献がありました。このところ、外固定に硬性コルセット、軟性コルセット、何もしない、3群で予後に差は無いとする文献もあり、それはどうなのかなと少し疑問に思ってましたが、やはり初期治療をしっかり行った方が骨癒合が得られやすいとのことでした。
どこの骨折でも局所の安静は極めて大切で、どの程度、安静を保てば良いのか、程度の問題なのです。少なくともはっきりとした結論が出るまでは、骨粗しょう症性の椎体圧迫骨折は初期治療をしっかりと外固定を行ったほうが偽関節を防げる点で優れていると考えておくのがベターなようです。
本日のコラム44 人の骨、関節、筋肉の数は?
成人の場合、骨は206個、関節365個、筋肉650個あります。これらには通常と異なる破格があります。余分に骨があることを余剰骨といいます。もともと子供の骨は350個ほどあり、成長につれて癒合し、206個となります。筋肉には、それぞれ支配する神経があり、また端がどこに付着しているか(起始と停止)を知っておく必要があります。これらが、運動負荷や加齢や疾患により複雑に損傷して痛み等を起こしてきます。
本日のコラム45 変形性膝関節症の運動療法 水中トレーニングは効果なし?
2012年、米国リウマチ学会ガイドラインでは、水中トレーニングは疼痛の改善や機能回復する効果は不明とされています。一方、下肢の筋力強化訓練は、非荷重運動、加重運動いずれでも、その効果量(effect
size;ES)は疼痛緩和に対して0.38、機能改善には0.41と程度~中等度に有効であると報告されています。
また、2013年の欧州リウマチ学会のガイドラインでは、大腿四頭筋訓練は疼痛改善と機能改善に有効であり、初期に運動指導を行い、長期に渡って日常生活に運動を取り入れるべきとしています。一方、水中運動は有効性や安全性が不明で個々の状態によって判断されるべきとしています。
これまで有効視されてきた水中トレーニングはあまり効果が無いということになってきています。簡単にできるストレッチや四頭筋筋力強化などを毎日行うのが良いです。
本日のコラム46 変形性膝関節症の運動療法2
1.大腿四頭筋訓練
急性期の激しい疼痛時:運動療法は不可
急性期が過ぎて疼痛が少し残っている:膝下にタオルケットを丸めて置き、大腿四頭筋を収縮させてタオルを押す。1回3-5秒、1セット20回、一日5-6回
膝痛が軽減あるいは安静時痛が無い:仰臥位で10cmほど挙上、5秒静止、1セット20回、左右交互に一日5-6セット、対側の足は腰痛予防のために屈曲しておく。座位で膝を伸ばす運動も効果的。10数えて1セット10回、一日3-5セット。
本日のコラム47 骨粗しょう症の運動療法
骨粗しょう症の骨折予防には、栄養指導、薬物治療、運動療法の三つが重要です
<背筋強化>
。閉経後女性における運動で骨量維持、増加に効果があるのは、背筋強化訓練です。背筋強化訓練とは、腹臥位で最大背筋力の30%の負荷を背負って行います。(1日10回、週5回)これは背筋力を鍛えることにより、椎体を刺激し骨量も増加させる効果があります。脊椎圧迫骨折が1箇所以下の場合によい適応。
<転倒防止>
運動療法により高齢者の骨折リスクは66%減少するとされています。代表的なバランス運動は、フラミンゴ療法で、開眼、片足立ち、片脚につき1分、1日3回行います。また重心の移動をスムーズにさせるため、左右の足を交互に上げて、重心移動を行う運動も効果的です。転倒予防には、下肢筋力の強化並びにバランス力の強化を行います。
本日のコラム48 オーストラリアの家庭医
オーストラリアの医療制度が日本と異なり、いきなり病院などの専門医には受診できないようです。通常は家庭医を受診します。家庭医には、レントゲンなどの高価な基材はありません。必要があれば、家庭医より高次病院を紹介してもらってレントゲン等の検査を受けます。先日、長期出張に行ってこられたAさん、途中で膝が痛くなったので、家庭医を受診したところ、診察と超音波検査を受けたそうです。その結果、変形や骨棘などを指摘され、変形性膝関節症と診断、消炎鎮痛剤を投与して貰いました。
このように日本とは違った医療制度ですが、家庭医でも膝の検査として超音波検査を行っていることには少し驚きました。日本でも整形外科での超音波検査は、ようやく普及し始めたところです。まだまだ導入されていないところが多く、レントゲンだけで骨は大丈夫と言われるのが現状です。
本日のコラム49 変形性膝関節症
どうしても中高年になると変形性膝関節症になっていきます。手術をする以外にも効果的な予防法や治療法はあります。まず大切なのは、膝関節の可動域を失わないこと、改善させること、膝を動かす筋肉をしっかりと鍛えることです。膝のストレッチはとても重要で、膝の変形が起こり出すと痛みなどにより、膝を曲げたり伸ばしたりする能力が徐々に落ちてきます。これは痛みに対する防御反応なのですが、このまま放置すると膝の屈曲伸展が落ちて歩きにくくなります。
これを予防するには、膝をしっかり曲げ伸ばしすることを毎日行うようにします。痛みが強くならない範囲で体重をかけずに行うようにしてください。1日朝夕2回程度行いましょう。ついで、膝の筋肉を鍛えます。これは大腿四頭筋といって太ももの前にある大きな筋肉を鍛えます。加えて外側、内側、後ろ側と4方向の運動を行います。各方向、1セット10回、3セットを朝夕行うようにします。
本日のコラム50 肋骨骨折の診断
基本的にはレントゲン撮影を行いますが、補助診断として超音波断層撮影(エコー)はとても有効な検査です。肋骨骨折におけるレントゲンの診断率は60%と言われ、超音波は85%、CTは97%と精度が上がります。何でもかんでも被ばく線量の高いCTを行うのは医療費の問題も含めて勧められません。
超音波断層の優れたところは肋軟骨の損傷も描出できるところです。これはCTでも無理で、独壇場といえます。更に、肺が破れる気胸、出血する血胸の診断も精度が高いとされています。これだけ有効な超音波検査ですが、運動器の分野でなかなか普及しないのは歯がゆいです。
本日のコラム51 子供の歩行障害 gait disturbance in childhood
子供の歩行障害(跛行)は、痛みのためか、関節の拘縮なのか、筋力不全なのかを判断します。
・歩行障害の種類
1.軟性墜下跛行(Trendelenburg gait)→中殿筋不全
2.分回し歩行(circumduction gait)→関節拘縮
3.痙性跛行(spastic gait)→痙性麻痺
4.あひる歩行(waddling gait)→体幹を動揺させて歩く→神経筋疾患や弛緩性麻痺
5.内旋歩行(うちわ歩行、Toe-in gait) :膝が内側に向いて歩く→大腿骨の過大捻転→股関節の内・外旋角度の異常。膝は正中を向いているが、足先のみが内側を向いた歩行→足自体の変形。ゆっくり歩くと正常だが、速く歩くと内旋歩行:下肢軸やそれぞれの関節に変形が無ければ、特に病的ではなく、成長と共に自然に改善することが多い。
・四肢の変形がある場合は、弱い力で痛み無く容易に矯正されるかどうかを診ます。容易に矯正される柔らかい変形は生理的な変形で、矯正されない固い変形は病的なものが多い。
・全身の関節が弛緩していないかチェック 足関節過度背屈、膝の過伸展、肘の過伸展、母指の前腕屈側への接触、手指の過伸展(MP関節が過伸展し前腕背側と並行になる。痛がらない。)
天皇誕生日
本日のコラム52 藪医者と土手医者
昔から腕の悪い医者のことを見通しの悪さから藪になぞらえて「藪医者」と呼びます。近頃では、藪医者より更に駄目な医者のことを「土手医者」と呼ぶそうです。これはまったく見通しがきかない「土手」に引っかけています。それゆえに土手医者よりは藪医者の方がまだマシということになります。
本日のコラム53 うちわ歩行・そとわ歩行
うちわ歩行とそとわ歩行はそれぞれ内旋歩行(Toe-in gait)、外旋歩行(Toe-out gait) と呼ばれる歩容障害です。原因はさまざまで、麻痺性(脳性まひ、二部脊椎など)、変形性(大腿骨、脛骨、足部)などがあります。
うちわ歩行:前捻角症候群(大腿骨頸部の前捻角の増大)、O脚変形に伴う脛骨内転、先天性内転足など
そとわ歩行:大腿前捻角の減少、外反足、特発性の脛骨外念
いずれも成長過程での生理的範囲内のものも多い。
前捻角症候群とは:股関節で骨頭と臼蓋が成す角度が前捻、すなわち骨頭が前に回旋していると、このままでは関節の収まりが悪いので、内股歩行となり、腹臥位で内旋が70度以上となります。
内転足とは:前足部が内転している状態
骨の成長によって起こる痛みではないので、病名としては用いないほうがよい。夕方から夜間に突然発症する下肢痛で数時間以内に消失、翌日には無症状、身体所見の異常が無く、レントゲンなどの検査にも異常がありません。
<注意すべき鑑別疾患>
白血病(骨関節痛)、若年性線維筋痛症(10歳前後で疼痛部位が多い)、レストレスレッグス症候群(睡眠障害+)
*成長痛は睡眠障害は起こさない。
・Evansの成長痛診断基準
| 組み入れ基準 | 除外基準 | |
| 疼痛の持続 | 間欠的、痛みのない日もある | 持続的 |
| 片側/両側 | 両側性 | 片側性 |
| 疼痛部位 | 大腿前面、腓腹部、膝後面の筋痛 | 関節痛 |
| 発症時間 | 夕方から夜間 | 翌朝まで持続 |
| 身体所見 | 異常なし | 腫脹、発赤、圧痛、関節可動域制限、跛行 |
| 臨床検査 | 異常なし | 血液検査異常、単純X線異常像 |
| 日常生活 | 支障なし | 支障あり |
本日のコラム55 骨端症 osteochondrosis
骨端症は、骨端核、一次核、骨突起などに起こる阻血性骨壊死で、血流の遮断や繰り返す小外傷などによると考えられています。
オスグッド・シュラッター病 (膝下前面)
、
Sinding-Larsen-Johansson病(膝蓋骨下部)
、
ケーラー病(足舟状骨)
、
フライバーグ病
(中足骨骨頭)、
sever病(かかと)
、
ペルテス病(股関節)
、
Blount病(脛骨)
、
Panner病、Hegemann病(肘関節)
などがあります。
運動に起因するものは、過度の運動を減らし、使いすぎを防ぎます。またストレッチやクールダウンなどをしっかりと行います。
それぞれに疾患により具体的な治療法は異なりますので、リンク先を参照してください。
*van Neck病:骨端症とも正常骨化過程での「正常範囲内変化(normal variant)」と言われている疾患で、坐骨-恥骨結合部の骨端症です。4-12歳に発症し、漠然として鼡径部痛や殿部痛、また股関節~大腿部痛、跛行などが生じます。恥骨下枝疲労骨折とまったく同じ部位で起こることから、発生機序も筋腱の緊張などのストレスによると考えられています。治療は安静のみで良好な経過をたどることがほとんどです。長期の経過をたどる場合は、単純性股関節炎、骨腫瘍、骨髄炎などと鑑別を要します。
午前中のみ診療いたします。
一年間、どうもありがとうございます。来年も引き続きよろしくお願いいたします。
正月休み
正月休み