(日)
(月)
(火) 本日のコラム267 椎体骨折の状態による治療法のまとめ
1.新鮮骨折
1)椎体前壁の損傷
前壁圧潰率75%以上(潰れていない後壁を100%として)、前壁荷重変化5mm以下であれば、外来治療での保存療法を選択する。
2)前壁に加えて後壁の損傷があれば、(将来的に)骨癒合遷延の可能性があり、入院によるメカニカルファクターの管理を含む保存的な治療を選択する。
3)後壁まで及ぶ骨折であれば、手術適応を考えるべき。
2.遷延性骨癒合
入院によるメカニカルファクターの管理を含む保存治療。遅発性脊髄麻痺がある場合は、テリパラチドを併用した三ヶ月程度の荷重徹底を選択。(就寝も含めて半起座位以上とし、荷重をかけた状態を続ける。)
3.偽関節
痛みが強く、投薬にてコントロールできない例、遷延性骨癒合として治療に抵抗し骨癒合しない遅発性脊髄麻痺例は、BKPや除圧固定術を選択する。
4.陳旧性骨折
骨折自体の痛みが原因になっていることは少ない。脊柱管狭窄の部位に注意。腰部脊柱管狭窄症に骨折が直接影響している場合と、間接的にアライメントに影響を与えている場合がある。また
グローバル アライメントが悪く腰痛性間欠跛行を示すものも多く、腰部脊柱管狭窄症の症状なのか、脊柱変形による症状なのか、保存的治療をする中で見極めたうえで、手術を検討する。
参考文献 :椎体骨折の痛みの評価と保存的治療 岸川陽一ら MB Orthop Vol30 No.8 2017
(水)
(木) 本日のコラム268 スポーツ障害による腰痛の評価と治療
1.可動性と筋肉のタイトネスの評価
straight leg raising (SLR)
坐骨神経障害の有無をチェックする手法ですが、スポーツ障害の場合は坐骨神経を引っ張るだけではなく、ハムストリングスや大殿筋のタイトネスもみます。
踵殿間距離:腹臥位で膝関節を屈曲し、踵を臀部につけます。大腿前面の筋(腸腰筋、大腿四頭筋)のタイトネスを見ます。
Thomas test :仰臥位で股関節、膝関節を最大屈曲する。対側の股関節が屈曲した場合、腸腰筋のタイトネスを疑う
股関節回旋可動域:仰臥位で股関節を屈曲95で測定し、内旋・外旋の制限の有無を調べる。
胸椎伸展、屈曲可動域:四つ這いと立位でみる。可動域の状態をみる。
胸椎回旋可動域:四つ這いで脊柱を回旋させる
(金) 本日のコラム269 スポーツ障害による腰痛の評価と治療2
屈曲時腰痛:椎間板内圧の上昇による椎間板性の疼痛、脊柱起立筋の筋緊張増加による筋筋膜性の疼痛
伸展時腰痛:椎間関節、分離部(疲労骨折)よりの疼痛
棘突起の圧痛:椎間板、椎間関節、関節突起などの障害
(土)
(日)
(月)
(火)
(水) 本日のコラム270 診察は後半ほど混雑しています。
最近の傾向として、午前診は11時以降、午後診は6時以降の診察で待ち時間が長くなっています。できれば早めにお越しください。
昨日の午前診は午後1時半過ぎまで、夜診は8時50分まで掛かっています。申し込みはそれぞれ12時、7時までですから最終の方の待ち時間はおよそ一時間~一時間半となっています。
(木)
(金)
(土) 本日のコラム271 腰椎分離症でのMRIT2強調像が陰性でCTで所見を認める例
腰椎分離症とはスポーツ障害により、椎弓部分に疲労骨折を起こすことによって腰痛を発症します。この腰痛は一過性のことも多く一週間程度運動を休止すると痛みが改善し、治す機会を失うことがあります。
中高生で部活などで運動を行っている場合、一過性の腰痛であっても注意が必要です。レントゲン、MRI、CT を組み合わせて、精査することも大切です。
表題に書いたように、CT では所見があるにもかかわらず、 MRI で陽性所見を認め無い例を集めて解析した文献によるとMRIで信号の増強(T2強調像)なくCTで所見があるのは、時間が経過してほとんど治っている場合と偽関節になっている場合とに分かれるそうです。
MRIとCTを組み合わせて治療を行うのが良いとされていますが、基本的に発見にはレントゲンとMRIを行い、治癒の確認にはCTを組み合わせるのがベストと考えられます。もちろん、地域によってはこれらの検査が十分行えないといったこともあります。
(日)
(月)
(火) 本日のコラム272 スポーツ関連腰痛に対する保存療法 腰椎分離症
L5に多いが運動強度が強いと L2~4からの上位腰椎の分離も合併することがあります。
1.高校生以下の発育期腰椎分離症の治療方針
小学生:終末期を除いて原則として骨癒合を目指す。(終末期に至った場合、すべり症に移行する確率が高いため)
中学生:骨癒合を目指す方向で調整するが、目標とする大会やトレーニング時期を考慮して判断します。
中学3年生の進行期分類では、希望により、直近の大会をスポーツ用軟性装具で体会終了後に骨融合目指す。
高校生:高校二年生以降では、進行期分類あっても終末期分離に準じた対応を行い、対症療法のうえ早期に復帰を目指す。
*骨癒合を目指す場合は硬性コルセットを使用し、運動は体育の授業も含めて完全に休止します。
運動休止とコルセットの固定がとても重要であることを理解してもらう。
本人のみならず家族、指導者の理解を得ることが大切です。
硬性コルセットで固定した後は、他の部位の柔軟性を高めるためのストレッチをしっかり行います。
また体幹機能を向上させるためにハンド・ニーやバックブリッジなどを行います。
18日(水) 本日のコラム273 大腿骨内顆壊死 第2報
コラム256で掲載した患者さんの経過です。ご本人に許可をいただき書かせてもらいました。ありがとうございます。
その後、経過良好で痛みはほとんど改善しています。ストレッチや日常生活で注意点をよく守って頂いた成果と思います。レントゲンも、骨壊死部分の透亮像が薄くなり改善を示しています。超音波では凹みとして描出されていますがかなりの部分で表面に軟骨が残存しているように見えます。
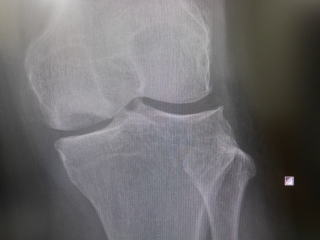
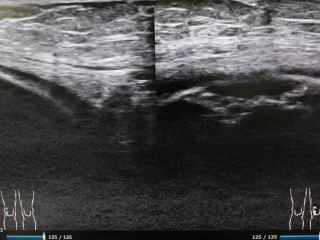
エコーで見られる表層からのくぼみが、今後どのように変化していくのか興味深いです。
(木)
(金)
(土)
(日)
(月) 本日のコラム274 スポーツ関連腰痛に対する保存療法 腰椎分離症 2 大学生以降
大学生以降は腰椎分離症はほとんどが偽関節となった終末期分離症になっているので、対症療法を中心としてスポーツを継続するようにします。無症状であることが多いのですが、慢性腰痛や偽関節となった分離部での滑膜炎や骨棘により神経根部を圧迫して殿部・下肢痛を生じることもあります。
また椎間板変性や分離すべり症の合併率が高いとされています。
治療は、分離部ブロック、下肢症状を伴う場合は神経根ブロック、体幹機能を安定させる運動、タイトハムストリングなどを改善させるために下肢の柔軟性を高める運動を行います。
(火) 本日のコラム275 患者さんの立場になって診療することの難しさ
常々「患者さんの立場になって診療する」ことを心がけています。しかしながら、どれぐらい本当に患者さんの立場になれていのかは難しいところです。医師と患者は対等と言いながら、明らかに診療の主導権を握っているのは医師であり、ともすれば診療の押し売りになることも多いでしょう。立場が弱いだけに患者さんは、心の中では不満を抱かれているかも知れません。本音で語り合える関係を構築できれば素晴らしいのですが、それもどこまで可能か悩ましいところです。
一生努力する必要があるのだと思う今日この頃です。
(水)
(木)
(金) 本日のコラム276 スポーツ関連腰痛に対する保存療法 腰椎分離症 3 成人以降の新鮮例
ハイレベルな運動選手の場合、成人になっても新鮮腰椎分離症を起こすことが報告されています。レントゲンやCTでは診断が出来ないので、MRIのSTIR画像を行う必要があります。治療は発育期と同様ですが、実際には、疼痛管理を行いながら早期復帰を目指すことが多いとされています。
(土)
(日)
(月)
本日のコラム276(107改) 大人の腰椎終板障害と小児期の後方型腰椎終板障害(発育期終板障害)
大人と発育期の子供に起こる終板障害は、まったく別物と考えた方がよい。
終板とは、椎間板の上下端にある1mm程度の軟骨板をいいます。いずれも腰痛の原因となります。大人の終板障害は、画像診断では変化が無く、MRIにおいて椎体の所見の変化をmodic
change として分類します。椎体の前方の変化が大きいのが特徴です。
一方、小児期の後方型腰椎終板障害(発育期終板障害)は、椎体の上下に骨端核と成長軟骨(骨端線)があり、これがスポーツなどで大きな力が加わり損傷すると、主に後端において軟骨が裂離してしまい、腰痛やすべり症の原因となることがあります。また大人になって小児期の終板障害のために慢性の腰痛を起こしていることがあります。
診断は腰椎MRIとCTを行います。特に解離骨片の有無はCTの方が分かりやすく、軟骨損傷はMRIにて確認します。
小児期の後方型腰椎終板障害(発育期終板障害)では、急性期の治療は運動を休止し患部を安静に保つことです。腰部軟性装具を装着します。予防は、体幹のストレッチが有効です。(キャットポーズ体操、くねくね体操)
解離骨片が骨癒合しなくても痛みが改善する場合もあれば、保存療法にて効果が無い場合もあります。
下肢症状が強い場合は、 tight hamstrings が残存し競技復帰に影響を与えるため、早期の手術も選択肢となります。
(火)
本日のコラム277 運動選手の腰椎椎間板ヘルニア~治療方針
原則として保存療法を行います。NSAIDsやプレガバリン等を服用します。
脱出型の椎間板ヘルニアは、マクロファージにより貪食され縮小、消失することも期待できるので3ヶ月は保存療法を行います。MRIにおける脱出ヘルニアの消失期間は平均4ヶ月とされていますが、自験例では1年掛かったケースもあります。脱出型の90%は縮小しますが、10%は変化しないとされます。
実際、半年後に撮影したMRIで更に突出していることもよくあります。従って、諦めずに治療することが大切かと思います。
手術適応は、絶対適応として膀胱直腸障害があります。排尿、排便が出来なくなる状態で緊急手術を要します、48時間以内とされていますが可能な限り早いほうが良いでしょう。(24時間以内)
相対的な手術適応として、痛みが強い場合や麻痺が進行するケースです。
手術後のヘルニアの再発は同じレベルが多く、5年以内で5-10%とされています。いずれにせよ手術でも完璧は無いと言えます。